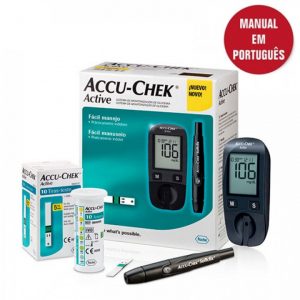
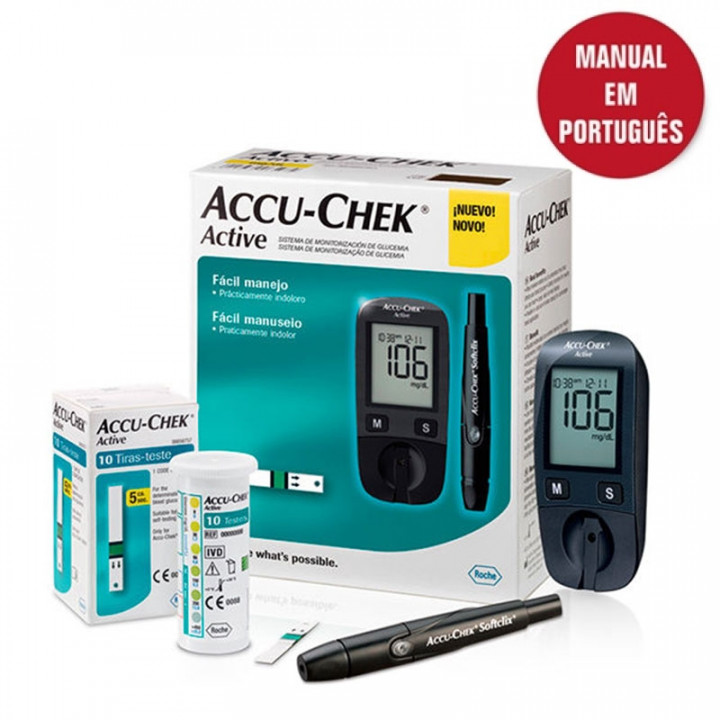
No artigo de hoje vamos falar sobre o monitor de glicemia, um dos mais vendidos do Brasil, Accu-Chek Performa. Você sabia que toda a linha Accu-Chek é fabricada e disponibilizada pelo laboratório Roche Brasil? Accu-Chek Performa está registrado devidamente na ANVISA, com o nome técnico de auto-teste para glicose.
Principais características e benefícios de Accu-Chek Performa
- Não requer codificação, um passo a menos na hora de realizar seus testes
- Monitor pronto para usar, já pré configurado com as informações de data e hora
- Amplo display de fácil leitura
- Testes rápidos com apenas uma pequena gota de sangue
- Acabamento emborrachado para um manuseio mais fácil
- Médias de testes : 90 dias
- Marcadores pré e pós prandiais
- Médias dos testes pré e pós prandiais
- Alarme de teste pós prandial
Veja todas as funções do seu monitor de glicemia Accu-Chek Performa
Descrição do Item
O sistema Accu-Chek Performa garante precisão, praticidade e menos preocupações para controlar seu diabetes.
Monitor Accu-Chek Performa
Apresentação
- Monitor
- Manual de instruções
- 1 bateria CR 2032
- 1 estojo
Especificação
- Tecnologia de biossensor amperométrico
- Faixa de medição: 10 a 600 mg/dL
- Detecção de amostra insuficiente de sangue
- Resultados em 5 segundos
- Liga automaticamente com a colocação da tira de teste e desliga ao retirá-la
- Sem necessidade de chip de código auto-calibrado
- Memória para 500 resultados com data e hora Média de 7, 14, 30 e 90 dias
- Transferência de dados da memória por meio de infravermelho para os softwares Accu-Chek 360° (versão 2.1 ou superior), Accu-Chek Smart Pix e Accu-Chek Connect Online
- Funciona com 1 bateria CR 2032
- Garantia permanente do monitor, conforme manual do produto
Tiras de Teste Accu-Chek Performa
Apresentação
- Frasco com 25 e 50 tiras cada
Especificação
- Área de teste com rápida absorção de pequeno volume de amostra sanguínea (0,6μL)
- Utiliza sangue total: capilar (punção digital), venoso, arterial e neonatal
- Não sofre a interferência de 60 substâncias comuns em ambientes hospitalares ou domiciliares, incluindo PO de paciente em 2 oxigenoterapia.
- Faixa de hematócrito de 10 a 65%
- Solução Controle Accu-Chek Performa
Apresentação
- 2 frascos com 2,5 ml cada um
Especificação
Procedimento padronizado de controle de qualidade (passo a passo orientado no visor), através da verificação correta com as soluções controle, que garantem a precisão e exatidão da tira nos níveis 1 e 2 (baixo e alto) e do monitor
Accu-Chek Performa Connect
Principais características e benefícios
- Personalização do tratamento: possibilidade de personalizar as metas para os testes de glicemia, comentários dos resultados e médias.
- Configuração de intervalo ideal e marcadores.
- Alarmes programáveis.
- Sincronização sem fio.
- Marcadores de pré-refeição, pós-refeição, jejum.
- Detalhes de diário de glicemia, relatórios de tendências.
- O display iluminado permite uma fácil leitura e navegação do menu.
Descrição do Item
Use o recurso do seu celular e da internet para controlar seus diabetes.
Conheça as principais diferenças entre os monitores de glicemia Accu-Chek
Para um controle do diabetes, é necessário medir a glicose no sangue diariamente. A Roche comercializa no Brasil 4 modelos de medidores de glicose da marca Accu Chek, que atendem todos os critérios da ISO 15197:2013. Conheça mais sobre eles abaixo:
- Accu Chek Active
- Accu Chek Performa
- Accu Chek Performa Connect
- Accu Chek Guide
O medidor de glicose é uma ferramenta básica que você precisa para fazer o automonitoramento da glicose no sangue. Este pequeno dispositivo eletrônico tem um tamanho que cabe na palma de sua mão. A maioria dos medidores de glicose atualmente utilizam baterias de lithium modelo CR2032, eles vêm com estojos para você carregá-los e também guardar os outros acessórios que você precisará para verificar o açúcar em seu sangue.
Todos os modelos de medidores de glicose Accu Chek comercializados a partir do segundo semestre de 2018, não tem mais necessidade de Chip de codificação, pois já vem codificados. Entre eles temos o Active, que não tem entrada para chip.
Os modelos comercializados anteriormente, tanto Active como Accu-Chek Performa, podem ter necessidade de chip. Estes chips, são de uso permanente, não necessitando de troca, basta usar o Chip Preto que vem dentro da caixa de tiras. Na caixa de tiras do Active, o Chip Preto tem o código 333 e para o Performa o Chip Preto tem o código 222.
Uma das diferenças do Accu Chek Active em relação aos outros modelos é a possibilidade de realização do teste com a tira fora do medidor. Para realizar esta operação você deve seguir as orientações de seu manual.
Qual a diferença entre os modelos Accu Chek?
1.Tecnologia utilizada
O medidor de glicose Accu Chek Active utiliza a tecnologia de Fotômetro de refletância para gerar os resultados de sua glicemia. Você já percebeu que o seu monitor acende uma luzinha vermelha onde é colocada a tira reagente?
Esta tecnologia funciona com o disparo deste raio de luz sob a tira reagente na amostra de sangue, as alterações na luz que é refletida são transformadas em resultados numéricos.
Os medidores Accu Chek Performa, Accu Chek Performa Connect e Accu Chek Guide possuem em sua tecnologia Sensores Eletroquímicos amperométricos. Estes medem a corrente elétrica resultante da reação química que ocorre entre a glicose existente na amostra de sangue com o reagente que está impregnado na tira.
2. Tiras reagentes
As tiras são um elemento de consumo que contém substâncias químicas que reagem com a glicose na gota de sangue e é usado para cada medição. O Accu Chek Active só funciona utilizando as tiras Accu Chek Active, já os Accu Chek Performa e Accu Chek Performa Connect funcionam utilizando as tiras Accu Chek Performa. Falando do mais novo lançamento Accu Chek, chegamos ao Accu Chek Guide, que só utiliza as tiras Accu Chek Guide.
3. Capacidade de memória
Todos os modelos tem capacidade de armazenar os resultados de seus testes com data e hora, sendo que o Active armazena e os modelos Performa armazenam até 500 testes. Já o Accu Chek Guide, tem capacidade de armazenar até 720 testes.
4. Transferência de dados para o computador
Todos os modelos Accu Chek permitem a transferência de dados para o seu computador, utilizando o Accu-Chek Smart Pix via interface infravermelho, cabos USB ou até mesmo por Bluetooth, diretamente para o seu Smartphone.
Entendendo o diabetes mellitus
Tipo 1
O diabetes tipo 1 acontece quando a produção de insulina do pâncreas é insuficiente, pois suas células sofrem de destruição autoimune. O pâncreas perde a capacidade de produzir insulina em decorrência de um defeito do sistema imunológico, fazendo com que nossos anticorpos ataquem as células que produzem a esse hormônio. Nesse cenário, o corpo acaba atacando as células que produzem insulina por não reconhecerem mais elas como sendo da pessoa. O diabetes tipo 1 ocorre em cerca de 5 a 10% dos pacientes com diabetes. Os portadores de diabetes tipo 1 necessitam injeções diárias de insulina para manterem a glicose no sangue em valores normais e há risco de vida se as doses de insulina não são dadas diariamente. O diabetes tipo 1, embora ocorra em qualquer idade, é mais comum ser diagnosticado em crianças, adolescentes ou adultos jovens.
Causas
O diabetes tipo 1 se desenvolve porque o sistema imunológico do organismo destrói as células beta-pancreáticas, que são as responsáveis pela fabricação de insulina. Por isso, as pessoas com diabetes tipo 1 não pode fazer sua própria insulina em quantidades adequadas. O diabetes tipo 1 pode acontecer por uma herança genética em conjunto com fatores ambientais como infecções virais. A insulina é necessária para levar o açúcar do sangue às células, onde a glicose poderá ser estocada ou usada como fonte de energia. No diabetes tipo 1, as células beta produzem pouca ou nenhuma insulina. Isso faz com que a glicose não entre nas células, se acumulando no sangue e levando ao diabetes tipo 1.
Sintomas de Diabetes tipo 1
- Vontade de urinar diversas vezes ao dia
- Fome frequente
- Sede constante
- Perda de peso (em alguns casos ela ocorre mesmo com a fome excessiva)
- Fraqueza
- Fadiga
- Nervosismo
- Mudanças de humor
- Náusea e vômito.
Tratamento
O tratamento de diabetes tipo 1 correto envolve manter uma vida saudável e o controle da glicemia, a fim de evitar possíveis complicações da doença. Os principais cuidados para tratar o diabetes incluem:
Exercícios físicos
A atividade física é essencial no tratamento do diabetes para manter os níveis de açúcar no sangue controlados e afastar os riscos de ganho de peso. A prática de exercícios deve ser realizadas de três a cinco vezes na semana. Há restrição nos casos de hipoglicemia, principalmente para os pacientes com diabetes tipo 1. Dessa forma, pessoas com a glicemia muito baixa não devem iniciar atividade física, sob o risco de baixar ainda mais os níveis.
Por outro lado, caso o diabetes esteja descontrolado, com glicemia muito elevada, o exercício pode causar a liberação de hormônios contrarreguladores, aumentando mais ainda a glicemia. Em todos os casos, os pacientes com diabetes devem sempre combinar com seus médicos quais são as melhores opções. Lembrando que o ideal é privilegiar atividades físicas leves, pois quando o gasto calórico é maior do que a reposição de nutrientes após o treino, pode haver a hipoglicemia.
Tipos de insulina
- Insulina regular: é uma insulina rápida e tem coloração transparente. Após ser aplicada, seu início de ação acontece entre meia e uma hora, e seu efeito máximo se dá entre duas a três horas após a aplicação.
- Insulina NPH: é uma insulina intermediária e tem coloração leitosa. A sigla NPH que dizer Neutral Protamine Hagedorn, sendo Hagedorn o sobrenome de um dos seus criadores e Protamina o nome da substância que é adicionada à insulina para retardar seu tempo de ação. Após ser aplicada, seu início de ação acontece entre duas e quatro horas, seu efeito máximo se dá entre quatro a 10 horas e a sua duração é de 10 a 18 horas.
- Análogo de insulina: moléculas modificadas da insulina que o nosso corpo naturalmente produz, e podem ter ação ultrarrápida ou ação lenta. Existem alguns tipos de análogos ultrarrápidos disponíveis no mercado brasileiro, são eles: Asparte, Lispro e Glulisina. Após serem aplicados, seu início de ação acontece de cinco a 15 minutos e seu efeito máximo se dá entre meia e duas horas. São encontrados também dois tipos de ação longa: Glargina e Detemir. A insulina análoga Glargina tem um início de ação entre duas a quatro horas após ser aplicada, não apresenta pico de ação máxima e funciona por 20 a 24 horas. Já o análogo Detemir tem um início de ação entre uma a três horas, pico de ação entre seis a oito horas e duração de 18 a 22 horas.
- Pré-mistura: consiste de preparados especiais que combinam diferentes tipos de insulina em várias proporções. Podem ser 90:10, ou seja 90% de insulina lenta ou intermediária e 10% de insulina rápida ou ultrarrápida. Eles também pode ter outras proporções, como 50:50 e 70:30.
Aplicação da insulina
A insulina deve ser aplicada diretamente no tecido subcutâneo (camada de células de gordura), logo abaixo da pele. A espessura da pele gira em torno de 1,9 a 2,4 milímetros (mm) nos locais de aplicação da insulina. As agulhas utilizadas podem ter 4, 5, 6 ou, no máximo, 8 mm.
O ângulo de aplicação varia em função da quantidade de gordura da área de aplicação do paciente com diabetes. Por exemplo, no caso de uma pessoa magra e com pouca gordura na região de aplicação, corre-se maior risco de atingir os músculos quando se utiliza agulha mais longa e ângulo de aplicação de 90° em relação à superfície da pele.
Nesses casos, pode-se optar por uma agulha mais curta, fazer uma prega cutânea (de pele) e aplicar em ângulo de 45°. Lembrando que a prega na pele para quem tem diabetes é utilizada a fim de evitar que a agulha atinja os músculos que se situam logo abaixo do tecido adiposo, pois nesse local a insulina pode ser absorvida mais rapidamente.
Deve haver um rodízio entre os locais de aplicação, pois essa conduta diminui o risco de complicações na região da aplicação, tal como a hipertrofia (pontos endurecidos abaixo da pele) ou atrofia (depressões no relevo da pele ocasionado por perda de gordura).
O ideal é aguardar 20 a 30 dias para voltar a aplicar no mesmo ponto. A distância entre dois pontos de aplicação deve ser de mais ou menos três centímetros (dois dedos). No abdome, as insulinas podem ser absorvidas de forma mais rápida do que nos braços e coxas. A escolha das agulhas pode seguir as seguintes recomendações:
Para adultos:
- Agulhas com 4, 5 ou 6 mm podem ser usadas por adultos obesos e não obesos e, geralmente, não requerem a realização de prega cutânea, especialmente para as agulhas de 4 mm.
- Em geral, quando são usadas agulhas curtas (4, 5 ou 6 mm), as aplicações deveriam ser feitas em ângulo 90º. Contudo, quando a aplicação for realizada nos membros ou em abdomes magros, uma prega cutânea pode ser feita para garantir que não haja injeção intramuscular, mesmo com agulhas de 4 e 5 mm. Neste caso, as injeções com agulha de 6 mm só deveriam ser usadas com a realização de uma prega cutânea ou em ângulo de 45º.
- Não há razão médica para usar agulhas mais longas do que 8 mm.
Para crianças e os adolescentes:
- Agulhas com 4, 5 ou 6 mm podem ser utilizadas. Não há razão médica para usar agulhas mais longas.
- Crianças e adolescentes com diabetes magros e aqueles que injetam em braços e pernas podem precisar fazer uma prega cutânea, especialmente quando são usadas agulhas de 5 ou 6 mm. Quando for usada uma agulha de 6 mm, a aplicação com ângulo de 45º pode ser realizada no lugar da prega cutânea.
- Para a maioria das crianças, exceto aquelas muito magras, uma agulha de 4 mm pode ser inserida a 90º sem necessidade de prega cutânea. Se apenas uma agulha de 8 mm estiver disponível (que pode acontecer com usuários de seringas), realizar a prega cutânea e, além disso, inserir a agulha em ângulo de 45º.
Para gestantes:
- O aparecimento de equimoses (manchas roxas) é comum no local de aplicação de insulina.
- As agulhas curtas (4, 5 ou 6 mm) podem ser usadas pelas gestantes.
- Quando apenas uma agulha de 8 mm estiver disponível, a região do abdome deve ser evitada e a aplicação realizada com a prega cutânea e em ângulo de 45°.
- É prudente realizar a prega cutânea em todos os locais de aplicação.
- Para evitar complicações, recomenda-se evitar a aplicação de insulina na região abdominal, especialmente ao redor do umbigo, no último trimestre da gestação.
- Recomenda-se a aplicação de insulina na região glútea (nádegas) para as gestantes magras. A região dos flancos do abdome pode ser usada, também, desde que se faça a prega cutânea.
Os melhores locais para a aplicação de insulina são:
- Abdome (barriga)
- Coxa (frente e lateral externa)
- Braço (parte posterior do terço superior)
- Região da cintura
- Glúteo (parte superior e lateral das nádegas).
Passo-a-passo no momento de aplicação da insulina:
- Separe todo do material: insulinas prescritas, seringa, agulha, algodão e álcool
- Lave bem as mãos com água e sabão
- Em seguida, limpe os locais de aplicação com algodão embebido em álcool. O ideal é utilizar uma nova seringa e agulha em cada aplicação
- As insulinas NPH e as pré-misturas devem ser suavemente misturadas, rolando o frasco entre as mãos aproximadamente 20 vezes, sem agitar o frasco, até o líquido ficar leitoso e homogêneo. Esse procedimento não é necessário para as insulinas transparentes
- Limpe a tampa de borracha da parte superior dos frascos com algodão embebido em álcool em um sentido único
- Aspire uma quantidade de ar para dentro da seringa igual aquela prescrita mantendo a agulha tampada com a sua capa de plástico
- Retire a capa da agulha e apoie o frasco em uma superfície plana. Introduza a agulha através da tampa de borracha do frasco de insulina e injete o ar que está dentro da seringa para dentro do frasco
- Vire o frasco de cabeça para baixo e aspire a quantidade de insulina prescrita. Se houver bolhas na seringa, injetar a insulina de volta no frasco e repetir o procedimento
- Retire a agulha do frasco
- Limpe o local escolhido passando o algodão embebido em álcool sobre a pele sempre em um único sentido. Após passar o álcool, não aplicar a insulina até que a pele esteja completamente seca
- Com a seringa entre os dedos, como se fosse uma caneta, deve-se fazer um movimento rápido em direção à pele (movimento de arremesso de um dardo) em ângulo de 90º ou 45º conforme orientado. Fazer a prega cutânea quando necessário. Já a injeção da insulina deve ser feita de maneira lenta. Aplicar a insulina na temperatura ambiente ajuda a reduzir a dor durante a aplicação. O ideal é retirar o frasco de insulina da geladeira 15 minutos antes da aplicação
- Retire a agulha da pele e pressione o local suavemente com um algodão seco. Não se deve fazer massagem na região de aplicação, pois isso pode aumentar o fluxo sanguíneo e alterar a absorção da insulina. Tampe imediatamente a agulha com a capa para evitar contaminação a acidentes
- O uso das canetas deve ser realizado de acordo com as instruções do fabricante de cada uma delas. Seu uso deve ser restrito a apenas um paciente. As agulhas devem ser imediatamente desconectadas da caneta e descartadas após a aplicação e usadas apenas uma vez para evitar contaminação e infecção. Após a aplicação da insulina, conte até 10 (dez segundos) para retirar da agulha. Quando forem aplicadas doses maiores, pode ser necessário contar até 20 segundos, a fim de evitar que parte da insulina volte para a superfície da pele quando a agulha for retirada. Essa contagem não é necessária para aplicação com seringas.
A insulina regular deve ser aplicada preferencialmente no abdômen para aumentar a taxa de absorção, enquanto a NPH deve ser aplicada, preferencialmente, nas coxas ou nas nádegas, para retardar a absorção e reduzir o risco de hipoglicemia. O aparecimento de equimoses (manchas roxas) é comum no local de aplicação de insulina. Elas são decorrentes do extravasamento de sangue quando vasos sanguíneos são perfurados pela agulha.
Qual o prognóstico?
Pacientes com diabetes tipo 1 devem ser orientados a:
- Realizar exame diário dos pés para evitar o aparecimento de lesões
- Manter uma alimentação saudável
- Utilizar os medicamentos prescritos
- Praticar atividades físicas
- Manter um bom controle da glicemia, seguindo corretamente as orientações médicas.
Tipo 2
Diabetes mellitus tipo 2 é uma condição em que as células do corpo não respondem bem ao hormônio insulina. A insulina é produzida pelo pâncreas a fim de tornar o açúcar no sangue disponível ao corpo para fornecer energia. Pessoas com diabetes tipo 2 têm um problema para movimentar o açúcar do sangue para as células, fazendo com que o açúcar permaneça no corpo e causando assim altas taxas de açúcar no sangue.
Riscos
O pâncreas é um órgão localizado atrás do estômago e ligado ao intestino. Ele produz substâncias necessárias para a digestão e também hormônios (insulina e glucagon) que regulam os níveis de açúcar (glicose) no corpo. A insulina é importante porque torna o açúcar no sangue disponível para utilização pelo corpo como energia.
A diabetes tipo 2 ocorre quando as células do corpo já não respondem à insulina, e como resultado, não assimilam o açúcar. A diabetes tipo 2 é mais comum em adultos mais velhos, apesar de que um número crescente de jovens adultos e adolescentes estão sendo diagnosticados com esta condição. As pessoas que estão com sobrepeso, que têm uma alimentação com alto teor calórico e que não fazem exercício físico regularmente são mais propensas a desenvolver esta condição. Pessoas que têm um membro da família com diabetes tipo 2 podem ser mais propensos a desenvolver esta condição. As mulheres que tiveram diabetes durante a gravidez também podem ser mais propensas a desenvolver esta condição.
Sintomas
Os primeiros sintomas são sensação de sede e micção frequente e produção de grandes volumes de urina. As pessoas com diabetes muitas vezes se sentem cansadas o tempo todo, e podem perder peso. Muitos, no entanto, não mostram quaisquer sintomas nos estágios iniciais e são diagnosticados apenas durante testes de rotina.
Os sintomas posteriores incluem infecções frequentes (por exemplo infecções da pele ou da bexiga), cicatrização lenta das feridas, visão turva e dor ou dormência nos pés ou nas mãos.
Diagnóstico
O diagnóstico em geral se baseia nos sintomas e exames da quantidade de açúcar no sangue. Se continua não claro se uma pessoa tem diabetes, o diagnóstico é feito através de um teste de tolerância à glicose, durante o qual se ingere uma quantidade medida de glicose, e então as taxas de açúcar no sangue são medidas durante certo período de tempo, para ver se o organismo está assimilando a glicose como esperado.
Tratamento
O tratamento do diabetes tipo 2 visa manter os níveis de açúcar no sangue dentro do intervalo saudável, para melhorar a resposta do corpo à insulina e para evitar o aparecimento de complicações. Os primeiros passos do tratamento envolvem o aumento de exercício físico, melhora da dieta e manutenção de um peso saudável. No entanto, com o passar do tempo medicação pode tornar-se necessária para reduzir os níveis de açúcar no sangue.
À medida que a condição progride, maior educação sobre como monitorar os níveis de açúcar no sangue deve ser implementada. Educadores especializados no diabetes podem ajudar a fornecer informações e apoio em todas as fases dos tratamentos. O acompanhamento regular é importante para detectar e prevenir certas complicações do diabetes, como danos aos olhos e aos nervos.
Prevenção
Manter um peso saudável, ter uma alimentação saudável e fazer exercícios regularmente são medidas que podem ajudar a prevenir alguns casos de diabetes tipo 2.
Prognóstico
A diabetes mellitus tipo 2 não pode ser curada, mas com apoio e educação muitas pessoas aprendem a controlar bem sua taxa de açúcar no sangue. Os que têm dificuldades em manter essa taxa sob controle podem desenvolver complicações ao longo do tempo, como visão reduzida, danos nos nervos das mãos e dos pés e doenças cardíacas, entre outras.
Onde comprar o Accu-Chek Performa?
Através do buscador e comparador de preços Cliquefarma, você consegue encontrar tanto o kit Accu-Chek Performa quanto os produtos vendidos separadamente e ainda garante os melhores preços e condições de entrega de acordo com as farmácias e drogarias da sua região. Faça uma busca agora mesmo e compre o seu com apenas um clique!
Depois volte aqui para deixar sua opinião sobre os produtos nos comentários porque nós queremos saber!









Uma resposta
Tenho um Accu-Chek Performa. Se deixo a bateria dentro por algum tempo, duas horas, ela descarrega sozinha.
As medições acredito estarem certas mas tenho que retirar a bateria toda vez.
Obrigado