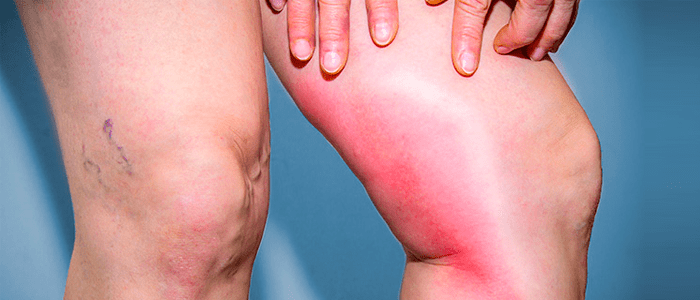
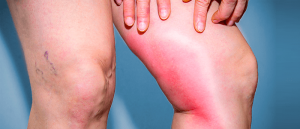
No artigo de hoje, iremos abordar o tema da trombose, ela ocorre quando há formação de um coágulo sanguíneo em uma ou mais veias grandes das pernas e das coxas (trombose venosa profunda). Esse coágulo bloqueia o fluxo de sangue e causa inchaço e dor na região. O problema fica mais grave quando um coágulo se desprende e se movimenta na corrente sanguínea, em um processo chamado de embolia, que vamos falar mais à frente sobre.
Tipos de trombose existentes
Trombose arterial
São os trombos que se formam nas artérias, bloqueando totalmente este vaso.
Quando existe uma obstrução total das artérias do cérebro, chamamos de acidente vascular cerebral, também conhecido pela sigla AVC. Nesses casos a região a que o sangue não chega sofre um infarto cerebral e morre.
A trombose arterial é um estágio mais avançado da doença arterial, que é quando o vaso fica totalmente ocluído, impedindo a circulação normal do sangue e a chegada de nutrição adequada à região acometida. Nesses casos a região a que o sangue não chega sofre um infarto cerebral e morre. Sua gravidade depende do tamanho e da região afetada.
O mesmo raciocínio vale para o infarto do miocárdio, quando temos uma trombose de uma artéria que irriga o músculo cardíaco, causando uma lesão muito grave naquela região que ficou sem sangue. E assim pode acontecer no intestino, a trombose mesentérica, que quando ocorre deixa uma grande parte do intestino sem irrigação sanguínea e leva frequentemente à morte pela gravidade do evento.
Nos membros inferiores, causa um quadro de dor intensa, palidez, dormência e incapacidade de andar. Nesses casos é fundamental procurar auxílio médico imediatamente, pois, se não tratada, pode evoluir para gangrena e morte.
Propensão à trombose arterial
Podemos afirmar que as pessoas mais propensas a ter trombose arterial são os fumantes, as pessoas com hipertensão mal controlada, diabetes, colesterol e triglicérides altos, além de indivíduos muito estressados e portadores de aneurismas e fibrilação atrial.
É importante também saber o histórico familiar que pode dar informações valiosas ao seu médico. Conhecendo as causas mais comuns, devemos sempre pensar em manter a saúde e prevenir o evento trombótico. Faça uma pesquisa sobre as tendências familiares e use esta informação a seu favor. A imensa maioria das doenças e condições de saúde nada mais são do que produtos de nossa hereditariedade e de bons ou maus hábitos de vida.
Se existir em sua família, casos de doença cardiovascular, diabetes e hipertensão, é bom ficar atento e fazer um controle médico a partir dos 30 anos. Além disso, é sempre importante cultivar bons hábitos, não fumando, evitando comidas gordurosas, frituras, doces, farinha branca, excesso de sal e açúcar.
Fazer atividade física com regularidade, praticando exercícios aeróbicos 150 minutos por semana e atividade de força, como a musculação, duas vezes por semana também é importante para a manutenção do estilo de vida saudável. Procure lidar com o estresse a seu favor: nos momentos mais intensos, gaste essa energia com exercícios.
Outra dica importante é fazer o controle regular de colesterol, triglicérides e glicose com seu médico. E, se apesar de todo seu esforço, você tiver um quadro evolutivo para uma trombose, procure imediatamente auxílio médico especializado, pois quanto mais precoce o atendimento, melhores as chances de êxito no tratamento.
Trombose hemorroidária
Chamamos de trombose hemorroidária quando a hemorroida evolui para a formação aguda de trombos. Vemos que desenvolve-se um nódulo com edema e de coloração arroxeada na margem anal. Também é frequentemente acompanhado de dor severa.
Causas da trombose hemorroidária
O principal fator para a predisposição à trombose hemorroidária é o fato de possuir hemorroidas externas. O que pode favorecer o evento da trombose em si são:
- Constipação intestinal;
- Longos períodos sentado no vaso sanitário;
- Gestação;
- Parto vaginal;
- Sexo anal;
- Má higiene anal;
- Ingestão exagerada de alimentos picantes e bebidas alcoólicas;
- Esforço físico exagerado do tipo isotônico.
Sintomas da trombose hemorroidária
Principalmente dor e inchaço na região anal, que surgem de forma aguda. A dor costuma ser intensa, e durar até 5 dias. Contudo, alguns pacientes não apresentam dor. Pode haver sangramento devido a uma erosão na anoderma, por onde se exteriorizam os coágulos. Há a possibilidade de uma evolução para um quadro mais grave com estrangulamento e necrose dos vasos hemorroidários.
Tratamento indicado
Para amenizar a dor e promover um pouco de conforto, podem ser indicados banhos de assento e prescritos fármacos anti inflamatórios como ibuprofeno e naproxeno, por exemplo. Também se torna necessário evitar a constipação, promovendo uma ingestão maior de água e fibras na alimentação.
Também costumam apresentar bons resultados, os flebotônicos, como a troxerrutina-cumarina , a diosmina-hisperidina e o dobesilato de cálcio. O médico certamente também prescreverá para uso tópico, o policresuleno com cinchocaína, por exemplo. A partir daí, a dor local e o inchaço devem começar a diminuir após alguns dias, mas pode demorar 2-3 semanas para que o nódulo desapareça completamente, ou até mais.
É possível também passar pelo procedimento que alguns profissionais fazem uma incisão com remoção do trombo sob anestesia local, logo nos primeiros 2 dias do evento trombótico. Tem a vantagem de aliviar a dor, mas não garante a cura da doença hemorroidária em si. Não obstante, para se evitar recidivas e promover cura, a cirurgia de hemorroidectomia convencional é a melhor opção, e costuma ser indicada após a segunda “crise”, uma vez que apresenta uma maior chance de recidivas. Porém, cada caso deve ser avaliado individualmente.
E qual a diferença entre trombose e tromboflebite?
A tromboflebite consiste na inflamação do coágulo formado quando há uma trombose e tem sintomas como calor na região, vermelhidão e varizes ou veias dilatadas.
Qual a causa da tromboflebite?
A causa da tromboflebite é um coágulo de sangue que leva à inflamação de um ou mais vasos sanguíneos. Os coágulos de sangue podem ser causados por inúmeras razões distintas – basicamente por qualquer motivo que faça com que o sangue não circule corretamente. Exemplos:
- Lesão a uma veia ou artéria
- Distúrbio de coagulação do sangue
- Permanecer imóvel por longos períodos de tempo, como durante uma internação hospitalar.
Quando os coágulos de sangue são formados nas veias mais superficiais e próximas à superfície da pele, a doença recebe o nome de tromboflebite superficial. Quando as veias afetadas são mais profundas, ela é chamada de trombose venosa profunda – um problema de saúde bem mais grave.
E quais os sintomas?
Os principais sintomas de tromboflebite superficial incluem a presença de vermelhidão e inchaço na área afetada, além de calor, sensibilidade e dor.
Já os sinais e sintomas de trombose venosa profunda incluem dor e inchaço, principalmente.
Quando uma veia perto da superfície da pele é afetada por tromboflebite, o paciente pode notar um cordão vermelho, duro e macio logo abaixo da superfície da pele. Agora, quando uma veia profunda na perna é afetada, o membro pode ficar inchado, sensível e dolorido.
Quais são as classes de trombose?
A trombose pode ser classificada em aguda ou crônica:
Trombose aguda
Inicialmente uma trombose pode ser considerada um evento agudo que muitas vezes o corpo mesmo utiliza de mecanismos para dissolvê-lo.
Trombose crônica
Durante o processo de dissolução do coágulo que é natural do corpo, podem ficar sequelas no interior das veias, destruindo a estrutura das válvulas. É a partir desse momento que a doença se torna crônica: por conta dessas alterações nas válvulas, o retorno do sangue fica prejudicado e leva ao aparecimento de inchaço, varizes, escurecimento e endurecimento da pele e até feridas.
A trombose e a trombofilia
Trombofilia é uma predisposição para desenvolver trombose, causada por defeitos na coagulação do sangue que favorecem a formação de coágulos (trombos).
A trombofilia pode ser hereditária ou adquirida. A trombofilia hereditária tem causas genéticas, enquanto que a adquirida é uma consequência de outras condições clínicas, tais como:
- Doenças (câncer, síndrome de anticorpo antifosfolípide);
- Imobilização prolongada;
- Uso de medicamentos (terapia de reposição hormonal, anticoncepcional oral, heparina);
- Gravidez;
- Puerpério (período de 45 dias após o parto);
- Obesidade.

Os coágulos formados pela trombofilia surgem porque as enzimas do sangue, que fazem a coagulação, são deficientes e acabam não funcionando corretamente. Isso pode acontecer devido a causas hereditárias, pela genética, ou acontecer por causas adquiridas ao longo da vida, como por gravidez, obesidade ou câncer, e as chances também podem aumentar pelo uso de medicamentos, como os anticoncepcionais orais que também vamos falar mais à frente.
1. Causas adquiridas
As principais causas de trombofilia adquiridas são:
- Obesidade;
- Varizes;
- Fraturas de ossos;
- Gravidez ou puerpério;
- Doenças cardíacas, infarto ou insuficiência do coração;
- Diabetes, pressão alta ou colesterol elevado;
- Uso de medicamentos, como anticoncepcionais orais ou reposição hormonal.
- Ficar acamado por muitos dias, devido a realização de cirurgia, ou por algum internamento hospitalar;
- Ficar muito tempo sentado em alguma viagem de avião ou ônibus;
- Doenças auto-imunes, como lúpus, artrite reumatóide ou síndrome antifosfolípide, por exemplo;
- Doenças causadas por infecções como HIV, hepatite C, sífilis ou malária, por exemplo;
- Câncer.
É necessário ressaltar que, pessoas que têm doenças que aumentam as chances de trombofilia, como câncer, lúpus ou HIV, por exemplo, devem ter um acompanhamento através de exames de sangue, a cada retorno com o médico que faz o acompanhamento.
Além disso, para evitar a trombofilia, é importante tomar atitudes preventivas, como controlar a pressão, a diabetes e o colesterol, além de não ficar muito tempo deitado ou parado em situações de viagem, durante a gravidez, puerpério ou internamento hospitalar.
O uso de anticoncepcionais orais devem ser evitados por mulheres que já têm um risco aumentado de trombofilia, como as que têm pressão alta, diabetes ou história familiar de alterações no sangue.
2. Causas hereditárias
Agora, as principais causas de trombofilia hereditária são:
- Deficiência de anticoagulantes naturais do corpo, chamados proteína C, proteína S e antitrombina, por exemplo;
- Concentração elevada do aminoácido homocisteína;
- Mutações nas células que formam o sangue, como acontece na mutação do fator V de Leiden;
- Excesso de enzimas sanguíneas que causam a coagulação, como fator VII e fibrinogênio, por exemplo.
Só lembrando que, apesar de a trombofilia hereditária ser transmitida pela genética, existem alguns cuidados que podem ser tomados para impedir a formação de coágulos, que são os mesmos das trombofilias adquiridas. Em casos muitos graves, podem ser indicados, pelo médico hematologista, o uso de remédios anticoagulantes, após avaliação de cada caso.
Em muitos casos, a pessoa pode não saber que tem trombofilia até o surgimento de um inchaço repentino, passar a ter abortos frequentes, complicações durante a gravidez e até natimortos. Também é comum aparecer em pessoas idosas, já que a fragilidade causada pela idade pode facilitar o aparecimento dos sintomas.
Quando a pessoa já tem sintomas de trombofilia, trombose venosa profunda ou embolia pulmonar, é recomendado o uso de medicamentos anticoagulantes orais por alguns meses, como Heparina, Varfarina ou Rivaroxabana, por exemplo. Para grávidas, o tratamento é feito com anticoagulante injetável, sendo necessário ficar internada por alguns dias.
Principais causas para a trombose
O Ministério da Saúde divulgou um artigo onde mostra que a trombose possui várias causas e fatores de risco. A maior parte delas são evitáveis, por isso é tão essencial procurar sempre um médico e fazer exames regularmente, além de manter um estilo de vida saudável. As principais causas da trombose são:
- uso de anticoncepcionais ou tratamento hormonal;
- tabagismo;
- ficar sentado ou deitado muito tempo;
- hereditariedade;
- gravidez;
- presença de varizes;
- idade avançada;
- pacientes com insuficiência cardíaca;
- tumores malignos;
- obesidade;
- distúrbios de hipercoagulabilidade hereditários ou adquiridos;
- história prévia de trombose venosa.
Trombose na viagem de avião
É natural que algumas pessoas sintam medo da trombose em uma viagem de avião. Realmente um vôo é um momento em que o risco deste problema aparecer é maior, já que a pessoa fica sem mover as pernas por uma certa quantidade de horas, o que prejudica o retorno do sangue venoso para o coração.
Deve-se atentar às pessoas que já tem predisposição ao problema quando elas estão em um voo. O sintoma mais comum é inchaço de panturrilha, acompanhado ou não de dor e calor local. Podemos dar algumas dicas para que se evite a trombose durante as viagens de avião. Confira:
- Use roupas confortáveis e um pouco mais largas, que não causem compressão;
- Use meias elásticas medicinais, prescritas por médico e adequadamente calçadas, que ajudam no retorno venoso;
- Tome bastante líquido, principalmente água. O líquido, além de hidratar, também motiva a pessoa a se levantar para ir ao banheiro;
- Evite ficar mais de duas horas parado na mesma posição.
Fatores de risco para o desenvolvimento de trombose
Existem alguns fatores que são considerados de risco para a ocorrência de trombose, como:
Pílula anticoncepcional
Há muito tempo ouve-se falar da relação entre as pílulas anticoncepcionais e a trombose.
Os hormônios femininos atuam na parede das veias, provocando dilatação e redução do tônus venoso, podendo levar a edema, sensação de peso e piora das varizes. Esses sintomas podem diminuir se a dose de estrógeno for mais baixa.
A medicação exerce efeito sobre a coagulação sanguínea e alguns estudos mostram haver risco relativo quatro vezes maior para o desenvolvimento de trombose em mulheres que utilizam anticoncepcionais orais em relação às não usuárias. Esse risco aumenta com a idade. A incidência é de 4 a 10 mil mulheres por ano e entre 35 a 39 anos passa a ser de aproximadamente 9 a 10 mil mulheres por ano.
Esse risco é maior no primeiro ano de uso e está aumentado em tabagistas acima de dez cigarros por dia também.
Isso acontece porque os anticoncepcionais orais combinados, caso da pílula, são medicamentos que associam um estrogênio sintético (etilnilestradiol) a progestogênicos. Existem pílulas de 1ª, 2ª e 3ª geração, conforme a quantidade de hormônios, que vem sendo reduzida com o tempo, minimizando os efeitos colaterais.
Existem alternativas para o uso de anticoncepcionais orais. Pesquisas sugerem que o injetável trimestral tem menos potencial de causar trombose. Também para os injetáveis mensais a impressão é a mesma.
Você enquanto mulher deve-se lembrar de cuidar bem de sua saúde vascular, agindo ativamente nos fatores desencadeantes como parar de fumar, manter o peso equilibrado, fazer atividade física regular, tratar as varizes (se for o caso), evitar a imobilização prolongada, conhecer bem o histórico de problemas de sua família e, com o passar dos anos, pensar na possibilidade de mudar o método anticoncepcional.
Claro que, sempre seguindo as orientações do seu ginecologista, que é o médico da mulher e o especialista mais capacitado para te orientar nessas questões.
Ficar sentado
Permanecer sentado por muito tempo, principalmente quando se está dirigindo ou dentro de um avião, faz com que as pernas fiquem na mesma posição por um tempo prolongado, fazendo assim com que os músculos da panturrilha não se contraiam, o que dificulta a circulação de sangue.
Passar muito tempo deitado ou em repouso absoluto, comum em caso de internações hospitalares, por exemplo, também facilitam a ocorrência de trombose.
Histórico de trombose na família
Algumas famílias possuem em seu sangue uma desordem que facilita a coagulação sanguínea, chamada de hipercoagulabilidade. Essa hereditariedade não costuma ser uma ameaça constante para a saúde, mas se combinada com outro fator de risco para a trombose, é bom ficar atento.
Machucados ou lesões
Ferimentos nas veias e cirurgias podem dificultar o fluxo sanguíneo, o que aumenta as chances de coágulo. A anestesia que é geralmente aplicada antes de procedimentos cirúrgicos dilata as veias e facilita a coagulação.
Gravidez
A gestação aumenta a pressão exercida sobre as veias da pélvis e das pernas, mas isso só se torna um problema quando a mulher possui suscetibilidade genética para a coagulação sanguínea. Mas atenção: o risco de o sangue coagular continua alto mesmo seis semanas após o parto, por isso, tome cuidado!
Condições de saúde mais específicas
Alguns tipos de câncer e tratamentos aumentam a quantidade de substâncias no sangue que facilitam a coagulação. Infecções gastrointestinais, como colites ulcerosas, também podem ser consideradas um fator de risco.
Atenção redobrada à insuficiência cardíaca. Um coração fraco não bombeia a mesma quantidade de sangue que um coração saudável costuma bombear, o que também aumenta os riscos de coagulação. Já aparelhos como o marcapasso e cateteres nas veias podem causar irritação nos vasos sanguíneos e diminuir o fluxo do sangue.
Outra condição que facilita a formação de coágulos são os glóbulos sanguíneos em excesso sendo produzidos pela medula óssea (policitemia vera), eles acabam tornando o sangue mais denso e lento do que o normal.
Obesidade
A obesidade é um fator de risco para a trombose bem grave, pois o excesso de peso e o acúmulo de gorduras exercem ainda mais pressão sobre as veias, dificultando a passagem do sangue, principalmente nos vasos da pélvis e das pernas.
Tabagismo
O hábito de fumar afeta a circulação de sangue e facilita a coagulação.
Idade
Pessoas acima dos 60 anos de idade são mais propensas a desenvolver trombose do que pessoas mais jovens.
Sintomas comuns de trombose
Em aproximadamente 50% dos casos, a trombose não manifesta sintomas no paciente. Ainda assim, pode acontecer de a pessoa apresentar alguns sinais da doença. Confira os principais deles:
- Dor nas pernas, principalmente nas panturrilhas, podendo chegar até o pé e o tornozelo;
- Sensação de queimação na região afetada;
- Mudanças na cor da pele da região afetada pela doença, que começa a ficar vermelha ou arroxeada;
- Edema (inchaço) na perna afetada.
Possíveis complicações
Os maiores problemas da trombose são suas complicações:
Dependendo do segmento de veia acometido, a trombose pode ser mais ou menos grave. Quando o coágulo obstrui uma pequena veia da perna, causa um transtorno localizado naquela região. Quanto mais próximo do coração, ou maior a veia, maior será a gravidade da trombose e a possibilidade até mesmo de morte do paciente. Algumas complicações podem ser:
- Insuficiência venosa crônica ou síndrome pós-trombótica
- Inchaço crônico da perna afetada e/ou dor acompanhado de varizes
- Mudanças na pele, que pode se tornar mais escura e seca
- Eczema, coceira muito forte que pode levar a uma ferida de difícil cicatrização
- Embolia pulmonar (EP). Essa última apresenta alto índice de mortalidade.
Embolia pulmonar e trombose
A maior e principal complicação decorrente de trombose é a embolia pulmonar – quando um vaso sanguíneo do pulmão é obstruído por coágulo de sangue, que se desprende, vindo de outras partes do corpo, especialmente as pernas. A embolia pulmonar pode ser fatal.
Os dados apontam que aproximadamente 5 a 15% de indivíduos não tratados da trombose venosa profunda podem morrer de embolia pulmonar. Os dois quadros podem ocorrer em 2 a cada mil indivíduos por ano. Se pensarmos em uma população de 200 milhões no Brasil, podemos ter de 200 mil a 400 mil novos casos por ano!
Uma embolia pulmonar é mais frequentemente causada pela presença um coágulo de sangue em uma artéria, que bloqueia a passagem de sangue. Esse coágulo é geralmente proveniente de veias perna (principalmente da região da coxa) ou da pélvis (área dos quadris). Esse tipo de coágulo é chamado também de trombose venosa profunda (TVP). É então aí que ele se solta e se desloca para os pulmões.
Causas menos comuns incluem bolhas de ar, gotículas de gordura, líquido amniótico, parasitas ou células cancerosas.
Principais fatores para embolia pulmonar
Infelizmente, todo mundo está sujeito a ter uma embolia pulmonar, mas alguns fatores podem aumentar o risco de isso acontecer. Veja:
- Histórico familiar de trombose venosa profunda ou de embolia pulmonar;
- Problemas cardíacos, como pressão alta, hipertensão e outras condições cardiovasculares;
- Alguns tipos de câncer, especialmente pâncreas, ovários e no pulmão, além de algumas metástases. Mulheres com histórico de câncer de mama também podem acabar desenvolvendo o problema;
- Ficar muito tempo de repouso e deitado pode levar a uma embolia pulmonar também, como após uma cirurgia, um ataque cardíaco, uma fratura na perna ou qualquer outra doença grave que necessite de internação hospitalar;
- Ficar muito tempo sentado também é um fator de risco, especialmente durante jornadas de trabalho e viagens de avião ou automóvel;
- Fumo;
- Obesidade;
- Suplementos de estrogênio, comum em pílulas anticoncepcionais e na terapia de reposição hormonal;
- Gravidez.
Submeter-se à uma cirurgia é uma das principais causas de coágulos sanguíneos, especialmente na implantação de próteses no quadril e no joelho. Durante a preparação dos ossos para as articulações artificiais, os restos de tecido podem entrar na corrente sanguínea e contribuem para causar um coágulo. Basta estar imóvel durante qualquer tipo de cirurgia e o risco de formação de coágulos aumenta consideravelmente. O risco cresce conforme o tempo em que você está sob anestesia geral. Por este motivo, a maioria das pessoas que se submete à alguma cirurgia e possui um tipo de predisposição para coagulação de sangue irá receber medicação antes e depois da cirurgia para evitar a formação de coágulos.
Sintomas de Embolia pulmonar
Os sintomas de embolia pulmonar costumam variar, dependendo do número de bloqueios arteriais e quais partes do pulmão estão acometidas. Os principais sintomas são:
Dor sob o esterno ou ao lado deste, que pode:
- Ser aguda ou penetrante
- Ser descrita como uma sensação de queimação, dor, entorpecimento ou peso
- Piorar quando o indivíduo respira fundo, tosse, come ou se curva
- Fazer com que o paciente se curve ou segure o próprio peito em reação à dor.
Além disso, o paciente pode apresentar:
- Tosse repentina, expectorar sangue ou escarro sangrento
- Respiração rápida
- Frequência cardíaca alta
- Deficiência respiratória iniciada repentinamente.
Alguns outros sintomas também podem ocorrer, como:
- Ansiedade
- Coloração arroxeada ou azulada da pele (cianose)
- Pele fria e úmida
- Tontura
- Dor na perna, vermelhidão e inchaço
- Tontura ou desmaio
- Baixa pressão sanguínea
- Sudorese
- Respiração ofegante.
A rápida percepção e o pronto-atendimento de embolia pulmonar é essencial para se evitar complicações. O tratamento pode ser feito via medicamentos, como anticoagulantes e trombolíticos, usados para dissolver coágulos sanguíneos.
Há, também, a opção de cirurgia para o caso de medicamentos não funcionarem. O paciente pode passar por procedimentos cirúrgicos em que há a remoção do coágulo de sangue ou, ainda, o uso de um cateter que funciona como um filtro, ele vai impedir a passagem do coágulo proveniente da perna para o pulmão.
Como é o tratamento para trombose?
Existem 3 objetivos que precisam ser alcançados com o tratamento:
- Impedir o crescimento do coágulo sanguíneo
- Impedir que o coágulo sanguíneo avance para outras regiões do corpo e, assim, evitar possíveis complicações
- Reduzir as chances de recorrência da trombose.
Alguma opções de tratamentos disponíveis são:
- Diluidores do sangue, como anticoagulantes, que diminuem as chances de haver coagulação do sangue;
- Uso de medicamentos para casos mais graves de tromboses e também de embolia pulmonar, conhecidos como heparina;
- Inserção de filtros na maior veia do abdômen para impedir que os coágulos sanguíneos se desloquem para os pulmões;
- Meias de compressão para melhorar o edema causado pela trombose.
Medicamentos indicados para Trombose
Podemos citar como os medicamentos mais usados para o tratamento de trombose:
- Aspirina Prevent
- Brilinta
- Clexane
- Clopin (bissulfato de clopidogrel)
- Doumadin
- Diosmin
- Eliquis
- Marevan.
Somente um médico pode dizer qual o medicamento mais indicado para o seu caso, assim como a dosagem correta e a duração do tratamento. Incentivamos a seguir sempre à risca as orientações do seu médico e NUNCA se automedicar.
Não interrompa o uso do medicamento sem consultar um médico antes e, se tomá-lo mais de uma vez ou em quantidades muito maiores do que a prescrita, siga as instruções na bula.
Prevenindo a trombose
Prevenir a trombose é muito mais fácil do que tratá-la. Siga algumas medidas que vamos expor à sua frente:
- Se tiver que fazer uma cirurgia de grande porte, o médico provavelmente receitará anticoagulantes para evitar problemas mais graves, como trombose. Não se esqueça de tomar os remédios corretamente;
- Faça visitas ao médico regularmente para checar se está tudo certo;
- Pratique exercícios físicos regularmente e evite permanecer muito tempo sentado sem movimentar as pernas;
- Evite o sobrepeso, o fumo, o estresse, o consumo de alimentos que contenham gordura animal.
E a trombose no avião? É possível preveni-la?
As dicas de prevenção são:
- Use roupas confortáveis e um pouco mais largas, que não causem compressão;
- Use meias elásticas medicinais, prescritas por médico e adequadamente calçadas, que ajudam no retorno venoso;
- Tome bastante líquido, principalmente água. O líquido, além de hidratar, também motiva a pessoa a se levantar para ir ao banheiro;
- Evite ficar mais de duas horas parado na mesma posição.
Gostou do nosso artigo esclarecendo um pouco a mais sobre a trombose? Comente em nosso quadro de comentários que queremos saber de você!