O artigo de hoje será para falarmos de desmineralização óssea e sua relação com a osteopenia, que se caracteriza por um desarranjo na microarquitetura do osso, levando a uma diminuição e fragilidade da densidade mineral óssea. Ela vai surgir quando pelo menos 30% da massa óssea foi perdida.
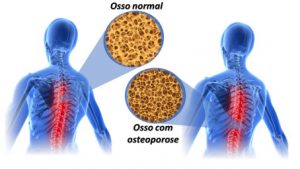
É uma condição pré-clínica que sugere a perda gradual de massa óssea que pode levar à osteoporose, esta, sim, uma doença, que compromete a resistência dos ossos e aumenta o risco de fraturas no fêmur, pulsos e coluna vertebral.
Ela acontece porque, sob a aparência de solidez e resistência, nossos ossos estão em permanente processo de renovação. Eles se decompõem e reconstroem constantemente pela ação de três tipos de células: os osteoblastos, responsáveis pela reprodução da matriz óssea que entra na composição de todo o esqueleto; os osteócitos, células maduras que regulam a quantidade de minerais (especialmente de cálcio) no tecido ósseo e os osteoclastos, células gigantes que reabsorvem a massa óssea envelhecida para dar lugar a novas matrizes.
Índice:
Osteoblastos, Osteócitos e Osteoclastos
Osteoblastos
São células envolvidas na formação de tecido ósseo, um tipo particular de tecido conjuntivo especializado em funções de suporte do organismo, mas também na proteção de estruturas vitais, formação de tecido sanguíneo e armazenamento e regulação de sais minerais.
Os osteoblastos apresentam um aspecto cúbico, estando especializados em processos de síntese proteica, de modo a assegurarem a sua principal função: a produção da porção orgânica da matriz óssea, formada essencialmente por colagénio de tipo I, mas também glicoproteínas e proteoglicano. Estas células resultam da transformação de outras células um pouco diferenciadas, as células osteogênicas, que originam um pré-osteoblasto.
A síntese progressiva de matriz óssea faz com que, ao fim de algum tempo, o osteoblasto fique isolado, transformando-se num osteócito, ao mesmo tempo que ocorre a calcificação da matriz previamente sintetizada, prosseguindo a formação do osso maduro.
Os osteoblastos podem ser encontrados na membrana que recobre a cavidade medular interna do osso, juntamente com células osteogênicas, mas também abaixo do periósteo que recobre externamente o osso.
Os osteoblastos participam nos dois processos de formação óssea existentes, quer na ossificação de tipo endocondral quer na intramembranosa.
Na ossificação intramembranosa, processo preponderante na formação dos ossos chatos e no aumento em largura dos ossos, a ossificação inicia-se numa membrana de tecido mesenquimatoso, no seio da qual surgem osteoblastos que elaboram a matriz óssea, formando trabéculas ósseas.
A ossificação endocondral intervém na formação de ossos longos, ocorrendo por transformação de um molde formado inicialmente por cartilagem hialina, que vai sofrendo mineralização e modificações. Os condrócitos morrem, sendo substituídos por osteoblastos, que produzem matriz óssea, substituindo o tecido cartilagíneo.
Os osteoblastos estão envolvidos no processo de formação óssea mas, também, na manutenção deste tecido, assegurando a reparação de danos e lesões, mantendo a integridade óssea. A sua atuação é posterior à dos osteoclastos, que reabsorvem a matriz óssea pré-existente, ocorrendo a síntese de novo pelos osteoblastos.
A regulação da atividade dos osteoblastos é complexa, interferindo na velocidade de crescimento ósseo. São vários os fatores intervenientes neste processo, como a nutrição, sexo, idade, equilíbrio hormonal e atividade física, entre outros.
Osteócitos
Osteócitos são células maduras derivadas dos osteoblastos , residentes em lacunas da matriz óssea. Há de 20.000 a 30.000 osteócitos por mm³ de osso. Apesar de os osteócitos abandonarem a função de secretar a matriz óssea, eles permanecem secretando substâncias necessárias à manutenção do osso. Os osteócitos, inversamente aos osteoblastos, possuem Retículo Endoplasmático Rugoso escasso e aparelho de Golgi atrofiado uma vez que abdicaram de sua função secretora da matriz orgânica óssea.
Os osteócitos se localizam dentro das lacunas, são derivados de osteoblasto aprisionados em lacunas, adaptam-se à forma da lacuna e irradiam canalículos que entram em contato com outros canalículos de osteócitos vizinhos tornando em junções comunicantes que a partir deste vão compartilhar íons, nutrientes e fluido extracelular.
Os osteócitos secretam fator de crueleto, quando é necessário acrescentar mais osso. O fator do crescimento é liberado tanto no crescimento humano e na redistribuição de força no esqueleto. Estas células também secretam osteocalcina. Os osteócitos são células alongadas com vários túneis (canalículos).
Osteoclastos
Os osteoclastos são células grandes com mais de um núcleo. Geralmente, eles contêm 5 a 20 núcleos, mas pode ter tantos como 200. Eles são encontrados em cavidades no osso, que são ligeiramente maiores do que o próprio osteoclasto. Os pesquisadores acreditam que os osteoclastos criam ativamente esses buracos, conhecido como “lacunas de Howship”.
No lado do osteoclastos que está junto ao osso, há uma uma matriz de microvilosidades que entram no osso. Esta fronteira constitui a superfície ativa da célula, onde se pode quebrar o osso. Os osteoclastos produzem várias enzimas que permitem que eles também reabsorvem osso, mas o principal é a fosfatase ácida.
As enzimas produzidas por osteoclastos são capazes de remover o cálcio e fósforo inorgânico a partir do tecido ósseo. Eles também podem decompor materiais orgânicos, tais como o colagénio, o que constitui o próprio osso. Inicialmente, o osso é quebrado com os minerais ainda no interior do tecido.
Quando um osteoclasto digere o tecido ósseo, o mesmo veda-se acima de um entalhe no osso. Isto cria uma região conhecida como um poço de reabsorção abaixo da célula. Certas enzimas, incluindo a catepsina K, são liberados para a cova, dissolvendo o osso em pedaços. O osteoclasto ocupa pedaços de ossos e dissolvem-nos.
Durante este processo, os minerais cálcio e fósforo são levados para dentro do osteoclasto em compartimentos selados especiais denominadas vesículas. As vesículas viajam através das células e são liberadas na corrente sanguínea. Este processo pode ser utilizado para aumentar os níveis de minerais no organismo, uma vez que o cálcio e o fósforo são usados para muitos processos.
Os osteoblastos e osteoclastos são criados a partir de diferentes processos celulares. Certas proteínas, como o fator de colônias de macrófagos (M CSF) estimulante, tem de estar presente a fim de se diferenciarem em células de osteoclastos. Os osteoblastos criam essas proteínas, no entanto, logo a sua presença é necessária para desenvolver a osteoclastos.
Deficiências em genes que codificam para M CSF e outras proteínas pode levar a uma falta de osteoclastos. Ele também pode levar ao desenvolvimento da osteoporose, uma doença rara, onde os ossos se tornam mais difíceis.
Graças a esse potencial de reconstrução do tecido ósseo, é possível restaurar a forma e a função dos ossos, nos casos de lesões ou fraturas, por exemplo.
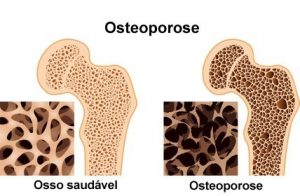
O pico de densidade mineral óssea (DMO) ocorre na terceira década de vida. Depois de alguns anos de estabilidade, o equilíbrio entre produção e reabsorção de células ósseas começa a ficar comprometido e os ossos se tornam mais fracos e porosos.
A desmineralização óssea pode afetar mulheres e homens. No entanto, são mais vulneráveis as mulheres com menopausa precoce ou na pós-menopausa, especialmente as brancas e as asiáticas, de baixo peso e estatura, que se também sofrem com a queda na produção do estrogênio, hormônio feminino que contribui para a absorção de cálcio e estabiliza o metabolismo ósseo.
A osteoporose é um grau mais avançado de perda de massa óssea em relação à osteopenia. Geralmente surge quando 30-40% da massa óssea já foi perdida. É uma doença mais grave, silenciosa e com potenciais riscos de fraturas.
Existem diferentes tipos de desmineralização óssea?
A osteopenia é um estágio anterior à osteoporose. Não é dividida em graus ou subtipos, por isso, a classificação da desmineralização óssea é uma só. Entretanto, a densidade mineral óssea pode ser dividida em três diferentes graus:
- Osso normal
- Osteopenia
- Osteoporose.
Quais as causas?
As causas de uma baixa densidade mineral óssea são:
- Baixa ingestão de bebidas lácteas e derivados.
- Doenças que levam a uma má absorção das proteínas como diarreias crônicas, alimentação deficiente em proteínas ricas em cálcio e vitamina D na infância/adolescência.
- Doenças osteo-metabólicas que implicam em uma deficiência no controle de vitamina D e cálcio nos ossos, como doenças da tireoide e doenças reumatológicas auto-imunes (artrite reumatóide, espondilite, lúpus).
Nos homens, o problema se agrava depois dos 60, 70 anos, quando cai a produção de testosterona, o hormônio masculino.
E quais os fatores de risco?
- Fatores genéticos: a hereditariedade influencia em cerca de 70 % da massa óssea
- Idade da menopausa (menopausa antes dos 40 anos de idade)
- Tabagismo
- História de fraturas (fraturas de baixo impacto)
- Peso corporal (muito baixo ou obeso)
- Uso prolongado de medicamentos a base de corticosteroides
- Atividade física irregular/sedentarismo
- Idade avançada (após menopausa).
Sintomas de desmineralização óssea
A osteopenia não apresenta sintomas, é uma doença silenciosa. Pode se apresentar com fratura, dependendo da propensão para baixa massa óssea de cada paciente.
Nos estágios iniciais não existem sintomas. Com o avanço da doença para uma osteoporose, os sintomas mais comuns são as fraturas das vértebras por compressão, provocando dor e sensibilidade óssea, diminuição da estatura e aumento da cifose dorsal. É comum também fraturas do colo do fêmur, punho (ossos do rádio) e costelas. A dor está diretamente associada ao local em que ocorreu o desgaste ósseo ou a fratura.
Quando é necessário procurar ajuda médica?
A necessidade de uma consulta médica é dada através da presença de fatores de risco para fratura. A presença deles são os principais sinais de alerta para o médico.
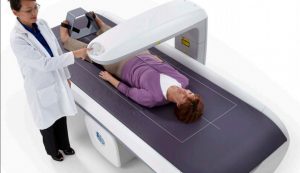
O diagnóstico é dado através do exame de densitometria óssea. A densitometria óssea é utilizada para avaliar a densidade mineral óssea do paciente.
Apesar de indicar a perda de massa óssea maior do que o normal para a faixa etária, a osteopenia não é considerada uma doença e pode ser corrigida se forem tomadas medidas práticas com o devido acompanhamento médico.
Para garantir o diagnóstico precoce de problemas relacionados à degeneração óssea, muitas operadoras de saúde mantêm programas de controle e prevenção da osteopenia e da osteoporose direcionados principalmente a mulheres acima de 65 anos e homens acima de 70 anos. Nessa faixa etária recomenda-se a realização do exame de densitometria periodicamente, pelo menos uma vez por ano. Independente da idade, alguns indivíduos apresentam maiores fatores de risco e devem ser monitorados com mais atenção.
Entre eles, podemos citar os já mencionados mais acima: mulheres na pós-menopausa, consumidores de álcool ou tabaco, sedentários, pessoas com histórico familiar de fratura ou de osteoporose, pacientes com doenças da tireoide, doenças reumáticas, cálculo renal ou doença gastrointestinal, assim como aqueles em uso constante de corticosteroides.
Os exames são a densitometria óssea e exames laboratoriais que serve para avaliar a bioquímica óssea. Esses exames são pedidos no período da pós-menopausa da paciente.
E a osteoporose, o que é?
A osteoporose é uma condição mais comum em mulheres acima dos 45 anos que deixa os ossos frágeis e porosos. À medida que vai progredindo com o avançar da idade, a doença aumenta o risco de fraturas, especialmente do quadril, da costela e colo do fêmur.
Como aprendemos até agora, a estrutura do nosso esqueleto vive em constante renovação. Ganhamos massa óssea até os 20 anos de idade e perdemos com maior velocidade depois dos 40. Dois tipos de células – os osteoclastos e os osteoblastos – estão envolvidos no ciclo de renovação dos ossos. Os osteoclastos promovem a absorção de minerais, eliminando áreas de tecido ósseo e criando umas cavidades.
Já os osteoblastos, são encarregados de preencher essas cavidades, produzindo ossos novos. Para isso, usam o cálcio, absorvido com a ajuda da vitamina D. Assim, a cada três meses 10% do esqueleto se renova.
A primeira etapa da degeneração óssea, chamada osteopenia, tem início com o desequilíbrio entre as células de absorção e de regeneração. Ou sejam os osteoclastos passam a agir mais rapidamente, degradando o osso com maior velocidade do que os osteoblastos são capazes de repor.
É preciso ressaltar que nas mulheres, esse desequilíbrio desponta a partir dos 35 anos de idade. As mudanças hormonais que acompanham a menopausa interferem de forma decisiva na perda e ganho de massa óssea. Isso porque há uma queda acentuada do estrogênio, hormônio importante na fixação do cálcio no osso. Nesse caso, a doença é classificada como osteoporose pós-menopáusica.
Já nos homens, o esqueleto se mantém quase intacto até os 40 anos. Até porque a testosterona barra o desgaste ósseo – e, ao contrário da ala feminina, suas taxas diminuem de pouco em pouco. Entre eles, as fraturas osteoporóticas costumam ocorrer após os 70 anos, embora venha aumentando nos últimos anos o risco de quebrarem um osso já a partir dos 50 anos.
Há ainda a osteoporose secundária – quando a perda de massa óssea tem a ver com outras doenças. Exemplos: problemas renais ou endócrinos, ou com o uso de certos medicamentos.
O tabagismo é outra ameaça, porque o cigarro destrói as células que formam osso. Agora, a verdade é que os principais desencadeadores do problema são carência de cálcio e vitamina D, sedentarismo e predisposição genética.
Como vimos com a osteopenia, a osteoporose é silenciosa e não apresenta sintomas. Em geral, o problema só é detectado em estado avançado, com a deformação de ossos que provoca dor crônica ou quando aparece uma fratura.
Fatores de risco para osteoporose
- Predisposição genética
- Envelhecimento
- Dieta pobre em cálcio
- Sedentarismo
- Abuso de álcool
- Tabagismo
- Menopausa
- Uso abusivo de remédios à base de corticoides
- Diabetes
- Disfunções na tireoide
A prevenção
A ingestão de cálcio é imprescindível para a renovação óssea: o ideal é 1.000 miligramas por dia – o equivalente a quatro porções lácteas. Embora outros alimentos também tenham alto teor de cálcio, como como brócolis e folhas verde-escuras, o nutriente é mais abundante em leite e derivados.
A vitamina D é importante nesse processo. Sem ela, a absorção do mineral fica prejudicada. A recomendação é de 400 e 600 miligramas diários dessa vitaminas. Como poucos alimentos são ricos no nutriente, o banho de sol é a solução – com 15 minutos diários, sem protetor, a vitamina D chega ao intestino e ajuda a incorporar o cálcio.
Exercícios físicos de impacto, que estimulam a formação de massa óssea, também são imprescindíveis. Isso porque elas também estimulam o ganho de massa e força muscular, um fator importante na prevenção das quedas.
Diagnosticando a osteoporose
A osteoporose não dá sinais claros de que está se instalando. Portanto, o médico inicia a investigação levando em conta dados como idade, peso, altura, histórico de fraturas na família, uso de cortisona e hábitos como fumar e beber.
Mas a confirmação da doença costuma vir no resultado da densitometria óssea, teste em geral solicitado a partir dos 45 anos para as mulheres e dos 65 anos para os homens. O exame é feito por um aparelho de raio X que se move sobre os ossos analisados. A máquina envia a um computador os valores de massa óssea obtidos. Na tela, visualiza-se a coluna lombar e o fêmur, um dos ossos mais propensos a fraturas decorrentes da osteoporose.
Essa avaliação permite ver o osso por dentro e medir sua densidade mineral, prevendo até o risco de fraturas. Comparam-se os valores encontrados com os de uma pessoa normal com o mesmo peso, sexo, altura e idade.
Como funciona o tratamento?
A primeira tentativa de conter a perda de massa óssea é feita com o ajuste da dieta para que haja ingestão adequada de cálcio e vitamina D. Se os alimentos não forem suficientes, indicam-se os suplementos tanto do mineral quanto da vitamina. Mas, uma vez que a osteoporose está instalada, o aporte dessas substâncias via de regra é insuficiente, mesmo quando aliada aos exercícios físicos. Não que esses hábitos devam ser deixados de lado, mas eles provavelmente ganharão o reforço de medicamentos.
Eles podem melhorar a resistência do osso ao impedir a degeneração e incentivar a reconstrução. Uma das classes mais utilizadas nesse sentido é a dos bifosfonatos, com eficácia constatada no aumento da massa óssea da coluna e do quadril. Outro grupo de fármacos capaz de inibir a degradação óssea é o da calcitonina, utilizada via injeção ou por meio de nebulizador.
Mais recentemente, surgiram medicamentos biológicos que desaceleram o ritmo de degradação dos ossos. Com isso, o esqueleto consegue se regenerar, o que evita fraturas. A escolha entre um e outro fármaco depende de cada caso.
Algumas perguntas frequentes sobre a osteoporose
Devo considerar a terapia hormonal?
- A terapia hormonal é considerada útil na prevenção ou alívio da perda de massa óssea. É recomendada para mulheres que já entraram na menopausa e que:
- Tiveram uma menopausa precoce
- Têm pouca massa óssea
- Possuem vários outros riscos de osteoporose
- Alguns riscos deste tratamento: câncer de mama, coágulos, infarto, doenças do coração e na vesícula biliar
Caso você esteja considerando usar a terapia hormonal apenas para evitar a osteoporose, converse com seu médico. Ele poderá lhe indicar outros tratamentos.
Como me proteger de fraturas se tenho osteoporose?
- Remova a bagunça da sua casa ou do escritório
- Instale barras de apoio no banheiro
- Coloque uma iluminação apropriada
- Ponha um piso antiderrapante e remova os tapetes
Deficiência de cálcio
O cálcio é um mineral essencial à formação dos ossos. Durante a juventude, o corpo usa a substância para produzir o esqueleto. Além disso, o osso é o nosso principal reservatório de cálcio e é ele quem fornece esse nutriente para outras funções do corpo, como o funcionamento cardíaco.
Quando o metabolismo do osso está em equilíbrio, ele retira e repõe o cálcio dos ossos sem comprometer essa estrutura. Por isso, é importante que a ingestão de cálcio seja adequada.
Além de regular a alimentação para equilibrar o consumo da substância, pode ser que o organismo não consiga absorver o cálcio ingerido. Dessa forma, a ingestão insuficiente ou a má absorção do nutriente pode ser uma das causas da osteoporose.
Medicamentos
Existem várias medicações indicadas para o tratamento da osteoporose, que são individualizadas para cada caso, a depender da gravidade ou das causas secundárias. Alguns medicamentos comuns usados para esse fim são:
- Raloxifeno
- Bisfosfonatos
- Ranelato de estrôncio
- Teriparatida
- Desonumab
- Calcitonina
Terapias
- Reposição de estrogênio: A terapia de reposição hormonal é eficaz na prevenção da osteoporose e de fraturas vertebrais e não-vertebrais. Todavia, ainda não há evidência suficiente para recomendar o tratamento na redução do risco de fraturas no tratamento da osteoporose estabelecida.
- Suplementação de cálcio e vitamina D: A ingestão adequada de cálcio e sua suplementação são indicados para o tratamento e prevenção da osteoporose. Já a vitamina D é um nutriente importante na manutenção da saúde óssea, uma vez que suas principais funções são a regulação da absorção intestinal de cálcio e a estimulação da reabsorção óssea. Não se recomenda o tratamento com vitamina D isolada ou em conjunto com cálcio, porém o uso complementar desses nutrientes é fundamental para uma formação óssea adequada.
Medicamentos para Osteoporose
Os medicamentos mais usados para o tratamento de osteoporose são:
- Aclasta
- Angeliq
- Calde
- Ossotrat-D
Lembrando sempre que somente um médico pode dizer qual o medicamento mais indicado para o seu caso, assim como a dosagem correta e a duração do tratamento. Siga sempre à risca as orientações do seu médico e NUNCA se automedique.
Não interrompa o uso do medicamento sem consultar um médico antes e, se tomá-lo mais de uma vez ou em quantidades muito maiores do que a prescrita, siga as instruções na bula.
O próprio Ministério da Saúde, na sua Biblioteca Virtual, traz algumas dicas que podem ajudar na prevenção ou no controle da osteoporose, confira diretamente no site.
Além dos medicamentos e terapias disponíveis para o tratamento da osteoporose, outras mudanças de hábito devem ser feitas para evitar fraturas, dores e a progressão da doença, como:
Mantenha-se no peso ideal
Se a manutenção do peso é benéfica como um todo, para pessoas com osteoporose ela é a ainda mais importante. E não é só a obesidade que atrapalha a vida do paciente: aqueles que estão muito abaixo do peso também correm riscos.
Os pacientes acima do peso têm dificuldade de realizar exercícios e tendência a desenvolver outros problemas, como hipertensão arterial e diabetes, além de geralmente manterem uma alimentação inadequada, sem o aporte nutricional que a osteoporose pede.
Por outro lado, os pacientes de peso muito baixo têm, em geral, deficiência alimentar por pouca ou má ingestão de nutrientes. Inclusive, os mais magros são mais atingidos pela osteoporose, justamente porque a gordura periférica – presente em menor quantidade no corpo – ajuda a manter o aporte de cálcio no metabolismo do estrogênio, deixando os ossos mais fortalecidos.
Uma das explicações para isso seria o fato de que um paciente muito acima do peso se fraturaria mais facilmente ao se levantar para caminhar. Então, a natureza dá a essas pessoas uma força extra para poder aguentar o seu próprio peso. No entanto, o excesso de peso pode demandar um esforço muito grande das articulações, favorecendo dores e quedas no quadro com osteoporose.
Pratique exercícios
A atividade física é fundamental para os pacientes com osteoporose. Além de aumentar o aporte e fixação de cálcio no osso, o exercício ajuda no equilíbrio para evitar quedas.
Praticar exercícios também ajuda a manter a densidade óssea à medida que envelhecemos, diminui a dor nas articulações e ainda elimina os quilos que por ventura estão sobrando e forçando as articulações.
Exercícios de fortalecimento e flexibilidade, bem como atividades aeróbicas, são as mais indicadas para os portadores de osteoporose. Os primeiros ajudam a manter a densidade óssea e fortalecer as articulações, já os exercícios de flexibilidade, como alongamento e ioga, além de beneficiar as articulações também ajudam a preservar a amplitude do movimento.
Por fim, as atividades aeróbicas podem ajudar a construir ossos e manter as articulações saudáveis, bem como fortalecer os músculos, coração e pulmões. Contudo, todos os pacientes devem ser avaliados para poder executar os exercícios corretos e na época adequada, especialmente os idosos.
Nutrientes em dia
A osteoporose está intimamente ligada à alimentação. Se você não está ingerindo os nutrientes na quantidade certa, o seu corpo está em risco. Os nutrientes mais importantes na luta da osteoporose são o cálcio e a vitamina D. O primeiro é essencial para a formação dos ossos, enquanto o segundo permite que o cálcio seja absorvido e atue na formação da matriz óssea.
Os dois andam sempre de mãos dadas: se você ingerir muito cálcio, mas não tiver vitamina D, de nada adianta, pois esse não será absorvido. O mesmo vale para quem ingere muita vitamina D, mas não tem a quantidade de cálcio suficiente para ser absorvida.
A recomendação diária de cálcio para adultos varia entre 1.000mg e 1.200mg, enquanto a vitamina D tem sua dose de 800 a 1.200 UI por dia. Boas fontes de cálcio são leite e seus derivados, bem como vegetais verdes escuros e produtos fortificados. Quanto a vitamina D, a melhor forma de obtê-la é se expondo ao sol no mínimo 30 minutos por dia.
Pare de fumar
O tabagismo é um fator de risco e também um agravante da osteoporose. Isso porque a fumaça do cigarro, quando chega à corrente sanguínea, interfere no funcionamento das células osteoblásticas, responsáveis por construir e reparar a matriz óssea. Portanto, saiba que nunca é tarde para largar o vício, pois, ao parar de fumar, o risco de baixa densidade óssea e fraturas tende a se reduzir com o passar do tempo.
Evite o álcool
O consumo excessivo de bebida alcoólica diminui as reservas de cálcio e, como consequência, faz com que os ossos fiquem mais fracos. Além disso, consumir álcool acarreta no aumento dos níveis do paratormônio, que é um hormônio responsável por equilibrar a quantidade de cálcio nos ossos.
O álcool em excesso também interfere na absorção de cálcio e vitamina D pelo pâncreas, ambos nutrientes essenciais para os ossos. Por isso, procure evitar ou reduzir o consumo de bebidas alcoólicas.
Faça adaptações em casa
Manter uma casa segura é muito importante para prevenir quedas ou fraturas no paciente com osteoporose. Evitar tapetes soltos, sapatos de salto deslizante e pisos derrapantes em áreas como banheiro e cozinha é fundamental para quem tem a doença.
A colocação de apoio com barras fixas nas paredes também ajuda na movimentação dentro de casa. Prender ao solo móveis que podem escorregar é outro artifício eficiente. É importante ainda manter todos os objetos dentro do campo de visão, principalmente no caso dos idosos, que apresentam uma redução do seu campo visual.
Outro ponto essencial é manter interruptores de luz ou abajures próximos da cama e portas, para que o paciente não precise andar no escuro em nenhum momento, correndo o risco de tropeçar e cair.
Faça a densitometria óssea regularmente
O exame de densitometria óssea é usado para medir a densidade de nossos ossos (massa óssea), avaliando o grau da osteoporose e acusando a probabilidade de fraturas. O controle com o exame geralmente é anual, mas a frequência pode mudar conforme orientação.
De olho nas causas secundárias
Se a osteoporose estiver associada a outra condição, como o hiperparatireoidismo, doenças renais ou uso de medicamentos com corticoides, é importante tratar também esses problemas. Converse com seu médico e procure realizar o melhor tratamento.
Quais as possíveis complicações?
As principais complicações da osteoporose são as fraturas por compressão na coluna vertebral, no fêmur, nos quadris e nos punhos. Uma fratura nos quadris ou fêmur, por exemplo, pode gerar invalidez ou perda da capacidade de andar.
A coluna e o fêmur são as áreas que mais recebem 2 desgaste ósseo e mais correm risco, sendo a fratura proximal de fêmur a mais grave, podendo resultar até mesmo em morte.
Cerca de metade dos pacientes com fratura de fêmur não consegue mais andar e um quarto necessita de cuidado domiciliar prolongado. Um paciente que não consegue mais andar e fica acamado corre um risco maior de sofrer infecções e fica mais suscetível a doenças mentais, como depressão.
Como funciona o tratamento de osteopenia?
O tratamento se faz através da correção de alguma deficiência dos sais minerais que compõe a matriz óssea, se houver; e, através da mudança dos hábitos de vida do paciente, como dieta e exercícios.
Osteopenia tem cura?
A estabilização depende do tratamento correto da causa da osteopenia. Melhorar o estilo de vida dos pacientes buscando tratar possíveis deficiências vitamínicas e abandonar velhos hábitos como sedentarismo, tabagismo e baixa ingesta de bebidas lácteas já é capaz de evitar que a doença avance e que haja um controle adequado da perda de massa óssea.
Como prevenir?
A osteopenia pode ser prevenida através da mudança de estilo de vida do paciente que apresenta os principais fatores de risco para baixa massa óssea e fraturas. É importante lembrar que o período da menopausa deve ser orientado pelo médico ginecologista que presta assistência a esta paciente.
Discutir com seu médico sobre terapia de reposição hormonal adequada e o momento certo para solicitar a primeira densitometria óssea é fundamental para um bom prognóstico e tratamento da doença.
O tratamento da osteopenia não se faz com medicamentos utilizados para tratamento da osteoporose, exceto quando há uma indicação específica. Por isso, procure sempre seu médico reumatologista para uma avaliação da saúde óssea após a menopausa.
Ainda tem qualquer dúvida a respeito de desmineralização óssea, osteopenia e osteoporose? Comente conosco abaixo, será um prazer interagir com você!







Boa tarde
Meu nome é Jussara e pergunto se a ingestão de vinagre de maçã pode agravar a osteosporose. Obrigada