para o que é indicado e para que serve?
Anestesia tópica da pele para inserção de agulhas, por exemplo, introdução de cateteres venosos, coleta de amostras sanguíneas e procedimentos cirúrgicos superficiais.Continue lendo...
ofertas de
Medicaína - 5% Creme Com ...
ofertas de Medicaína - 5% Creme Com ...
ATENÇÃO: O texto abaixo deve ser utilizado apenas como uma referência secundária. É um registro histórico da bula, rótulo ou manual do produto. Este texto não pode substituir a leitura das informações que acompanha o produto, cujo fabricante podem mudar a formulação, recomendação, modo de uso e alertas legais sem que sejamos previamente comunicados. Apenas as informações contidas na própria bula, rótulo ou manual que acompanha o produto é que devem estar atualizadas de acordo com a versão comercializada porém, no caso de qualquer dúvida, consulte o serviço de atendimento ao consumidor do produto ou nossa equipe.
Para que serve
- Anestesia tópica da pele para inserção de agulhas, por exemplo, introdução de cateteres venosos, coleta de amostras sanguíneas e procedimentos cirúrgicos superficiais.
- Anestesia tópica da mucosa genital para cirurgias superficiais ou, antes de anestesia infiltrativa.
- Anestesia tópica de úlceras na perna para facilitar limpeza mecânica ou debridamento
Como Medicaína funciona?
Medicaína Creme é um anestésico local, usado para causar anestesia temporária ou perda de sensação da área onde é aplicado, podendo, porém, permanecer a sensibilidade ao tato e à pressão.
O início de ação de Medicaína depende da dose utilizada, da área e do tempo de aplicação, da espessura da pele que varia entre as diversas áreas do corpo e outras condições da pele.
O tempo necessário para atingir a anestesia na pele íntegra é de 1 a 2 horas, dependendo do tipo de procedimento.
Contraindicação
- Se você tem alergia a lidocaína, a prilocaína, a outros anestésicos locais ou aos outros componentes da fórmula.
- Se apresentar metahemoglobinemia congênita ou idiopática.
Categoria de risco na gravidez: B.
Este medicamento não deve ser utilizado por mulheres grávidas sem orientação médica ou do cirurgião-dentista.
Como usar
Via de administração:
Aplicação tópica sobre mucosa e pele.
- Aplicar a quantidade de creme recomendada sobre a área da pele a ser anestesiada.
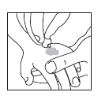
- Retire a bandagem oclusiva.
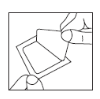
- Fixe a bandagem oclusiva pressionando toda área ao redor do creme (não aperte a bandagem sobre o creme). Mantenha uma camada de no mínimo 2mm de espessura. Evite que o creme se espalhe além da área desejada.
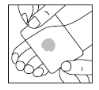
- Mantenha a aplicação pelo tempo determinado conforme orientação médica ou de acordo com o especificado no item posologia para obter uma anestesia eficaz. Para evitar dúvidas anote a hora da aplicação.
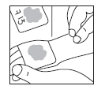
- Retire a bandagem oclusiva. Faça a limpeza do creme para iniciar o procedimento programado.
Posologia
| Local/Idade | Procedimento | Aplicação |
| Pele | - | Uma camada espessa de creme sobre a pele, sob uma bandagem oclusiva |
| Adultos | - | Aproximadamente 1,5g/10cm2 |
| Pequenos procedimentos, como inserção de agulha e tratamento cirúrgico de lesões localizadas. | 2g (aproximadamente metade de um tubo de 5g), por no mínimo 1 hora, máximo de 5 horas. | |
| Procedimentos dérmicos em grandes áreas, como enxerto de pele | Aproximadamente 1,5-2g/102 cm por no mínimo 2 horas, maximo de 5 horas (1) | |
| Crianças | Pequenos procedimentos, como inserção de agulha e tratamento cirúrgico de lesões localizadas | Aproximadamente 1,0g/10cm2. Tempo de aplicação: aproximadamente 1 hora. |
| 0 a 2 meses (3) | - | Até 1,0g e 10cm2 (2) |
| 3 a 11 meses (3) | - | Até 2,0g e 20cm2 (4) |
| 1 a 5 anos | - | Até 10,0g e 100cm2 por um mínimo de 1 hora, máximo 5 horas (1) |
| 6 a 11 anos | - | Até 20,0g e 200cm2 por um mínimo de 1 hora, máximo 5 horas (1) |
| Crianças com dermatite Atópica | Antes da curetagem de molusco. | Tempo de aplicação: 30 minutos. |
| Mucosa genital adultos | Tratamento cirúrgico de lesões localizadas, como remoção de verrugas genitais (condiloma) e antes de injeções de anestesia local. Curetagem cervical | Aproximadamente 5-10g de medicaína por 5-10 minutos (1) (6). Não é necessária bandagem oclusiva. Começar o procedimento imediatamente após remoção. 10g lateralmente ao colo uterino por 10 minutos. |
|
Pele da genitália masculina adultos | Antes de injetar o anestésico local | Aplicar uma camada espessa de Medicaína (1g/10cm2) sob bandagem oclusiva por 15 minutos. |
|
Pele da genitália feminina adulta | Antes de injetar o anestésico local (7) |
Aplicar uma camada espessa de medicaína (1-2g/10cm2) sob bandagem oclusiva por 60 minutos. |
| Úlcera na perna adultos | Limpeza mecânica/debridamento de úlcera(s) da perna. |
Aplicar uma camada espessa do creme aproximadamente 1-2g/10cm2 até um total de 10g na(s) úlcera(s) da perna. |
|
Cobrir com bandagem oclusiva. Tempo de aplicação: pelo menos 30 minutos. Até 60 minutos, pode melhorar a efetividade da anestesia. A limpeza deve começar sem demora após a remoção do creme. |
1Após um período de aplicação maior a anestesia diminui.
2Períodos de aplicação superiores a 1 hora não foram documentados.
3Até que novos dados estejam disponíveis, Medicaína não deve ser usado em crianças com idades entre 0 e 12 meses recebendo tratamento com substâncias indutoras de metahemoglobina.
4Nenhum aumento clínico significativo dos níveis da metahemoglobina foi observado após um tempo de aplicação de até 4 horas em 16 cm2.
5Medicaína foi usado para o tratamento de úlceras na perna por até 15 vezes em um período de 1 a 2meses sem perda da eficácia ou aumento das reações locais.
6A aplicação de uma dose superior a 10 g não foi estudada com relação aos níveis plasmáticos.
7Na pele da genitália de mulheres, quando Medicaína é aplicado sozinho por 60 a 90 minutos, não promove anestesia suficiente para termocauterização ou diatermia de verrugas genitais.
8Devem ser tomados cuidados quando se aplica Medicaína em pacientes com dermatite atópica. Pode ser suficiente um menor tempo de aplicação (15 a 30 minutos).
Crianças:
Medicaína não deve ser aplicado em mucosa genital em crianças devido à insuficiência de dados quanto à absorção. No entanto, quando usado em recém-nascidos para circuncisão, a dose de 1,0 g de Medicaína no prepúcio provou ser segura.
Idosos:
Não há recomendações especiais relacionadas a essa faixa etária.
Siga a orientação do seu médico, respeitando sempre os horários, as doses e a duração do tratamento. Não interrompa o tratamento sem o conhecimento do seu médico.
O que devo fazer quando eu me esquecer de usar Medicaína?
Em caso de dúvidas, procure orientação do farmacêutico ou de seu médico, ou cirurgião-dentista.
Precauções
- Em mucosa genital de crianças.
- Em feridas abertas que não sejam de úlcera de perna.
- Em membrana timpânica rompida.
Medicaína deve ser utilizado com cuidado nas seguintes situações:
- Pacientes com deficiência em glucose-6-fosfato desidrogenase ou metahemoglobinemia congênita ou idiopática são mais suscetíveis à metahemoglobinemia induzida por medicamentos.
- Se você tem dermatite atópica.
- Quando Medicaínaé usado perto dos olhos e ouvidos.
- Quando Medicaína é usado antes de vacinas vivas (ex.: BCG / vacina para tuberculose) você deve retornar ao médico depois de um período para que os resultados da vacinação sejam monitorados.
Categoria de risco na gravidez: B.
Este medicamento não deve ser utilizado por mulheres grávidas sem orientação médica ou do cirurgião-dentista.
Interações medicamentosas
A prilocaína, em altas doses, pode causar um aumento nos níveis de metahemoglobina, particularmente em pacientes medicados com outras drogas que induzam metahemoglobinemia, como as sulfonamidas, paracetamol (quando em uso crônico), cloroquina, dapsona, nitratos e nitritos incluindo nitrofurantoína, nitroglicerina e nitroprussiato, ácido para-aminosalicílico, fenobarbital, fenitoína, primaquina, acetanilida, corante de anilina.
Medicaína deve ser usado com precaução em pacientes recebendo drogas antiarrítmicas classe I (tais como tocainida e mexiletina), uma vez que os efeitos tóxicos são somados com os da prilocaína. Com altas doses de Medicaína deve-se considerar o risco de ocorrer efeito tóxico sistêmico adicional em pacientes que receberam outros anestésicos locais ou substâncias estruturalmente relacionadas, uma vez que os efeitos tóxicos são somados.
Por não existirem dados da interação de prilocaína/lidocaína e drogas para o tratamento de arritmias cardíacas (ex.: amiodarona) esta associação deve ser usada com cautela.
O uso concomitante de cimetidina ou betabloqueadores com altas doses de lidocaína por um período longo de tempo pode causar concentrações plasmáticas potencialmente tóxicas.
Informe ao seu médico ou cirurgião-dentista se você está fazendo uso de algum outro medicamento.
Não use medicamento sem o conhecimento do seu médico. Pode ser perigoso para a sua saúde.
Reações Adversas
Podem ocorrer as reações adversas descritas na tabela abaixo:
As frequências são definidas como: eventos comuns (ocorre entre 1% e 10% dos pacientes que utilizam este medicamento), eventos incomuns (ocorre entre 0,1% e 1% dos pacientes que utilizam este medicamento), eventos raros (ocorre entre 0,01% e 0,1% dos pacientes que utilizam este medicamento).
Na mucosa genital
Úlcera na perna
Composição
Cada grama do creme contém:
|
Lidocaína |
25 mg |
|
Prilocaína |
25 mg |
|
Veículo q.s.p. |
1 g |
Excipientes: carboxipolimetileno, óleo de rícino, ácido citríco, hidróxido de sódio e água para injetáveis.
Superdosagem
Em caso de administração de uma quantidade de medicamento maior do que a prescrita, você deve contatar imediatamente o médico.
Raros casos de metahemoglobinemia clinicamente significante têm sido relatados. A prilocaína em altas doses pode causar um aumento no nível de metahemoglobina, particularmente em associação com agentes indutores de metahemoglobina (ex.: sulfonamidas).
Metahemoglobinemia clinicamente significante deve ser tratada com uma injeção intravenosa lenta de azul de metileno.
Outros sintomas de toxicidade sistêmica poderão ocorrer, cujos sinais são similares em características aqueles que ocorrem após a administração de anestésicos locais por outras vias. A toxicidade de anestésicos locais é manifestada por sintomas de excitação do sistema nervoso e, em casos graves, depressão dos Sistemas Nervoso Central (SNC) e Cardiovascular. Sintomas neurológicos graves (convulsões, depressão do SNC) devem ser tratados sintomaticamente por suporte respiratório e administração de drogas anticonvulsivantes.
Em caso de uso de grande quantidade deste medicamento, procure rapidamente socorro médico e leve a embalagem ou bula do medicamento, se possível. Em caso de intoxicação ligue para 0800 722 6001, se você precisar de mais orientações.
Interação Medicamentosa
A prilocaína, em altas doses, pode causar um aumento nos níveis de metahemoglobina, particularmente em pacientes medicados com outras drogas que induzam metahemoglobinemia, como as sulfonamidas, paracetamol (quando em uso crônico), cloroquina, dapsona, nitratos e nitritos incluindo nitrofurantoína, nitroglicerina e nitroprussiato, ácido para-aminosalicílico, fenobarbital, fenitoína, primaquina, acetanilida, corante de anilina.
Lidocaína + Prilocaína (substância ativa) Creme deve ser usado com precaução em pacientes recebendo drogas antiarrítmicas classe I (tais como tocainida e mexiletina), uma vez que os efeitos tóxicos são aditivos.
Com altas doses de Lidocaína + Prilocaína (substância ativa) Creme, deve-se considerar o risco de ocorrer efeito tóxico sistêmico adicional em pacientes que receberam outros anestésicos locais ou substâncias estruturalmente relacionadas, uma vez que os efeitos tóxicos são aditivos.
Estudos específicos de interação com lidocaína/prilocaína e drogas anti-arrítmicas classe III (ex.: amiodarona) não foram realizadose portanto, é recomendada cautela durante o uso concomitante destes medicamentos.
Os medicamento que reduzem a depuração da lidocaína (por exemplo cimetidina ou betabloqueadores) podem causar concentrações plasmáticas potencialmente tóxicas, quando a lidocaína é administrada em altas doses repetidas por um longo período de tempo. Tais interações não devem ter importância clínica para tratamento a curto prazo com lidocaína (por exemplo, Lidocaína + Prilocaína (substância ativa) creme) nas doses recomendadas.
Ação da Substância
Resultados de eficácia
Após 5-10 minutos da aplicação de Lidocaína + Prilocaína (substância ativa) Creme na mucosa genital feminina, a duração média da analgesia efetiva a estímulos provocados pelo uso de laser de argônio, que produz dor aguda e picante foi de 15-20 minutos (variação individual na faixa de 5-45 minutos).
Lidocaína + Prilocaína (substância ativa) Creme reduz a dor pós-operatória por até 4 horas após o debridamento.
Lidocaína + Prilocaína (substância ativa) Creme facilita a penetração da agulha quando comparado com o creme placebo, independente da resposta vascular.
Estudo duplo-cego controlado com placebo e Lidocaína + Prilocaína (substância ativa) foi realizado em 60 crianças (6 a 15 anos de idade). As crianças foram divididas em dois grupos homogêneos; 5 crianças de cada grupo receberam pré-medicação. Após aplicação (aproximadamente 60 minutos) de placebo ou Lidocaína + Prilocaína (substância ativa), foi feita uma punção venosa no dorso da mão esquerda. Dos pacientes tratados com Lidocaína + Prilocaína (substância ativa), 19 relataram não sentir dor durante inserção de cânulas e 10 relataram presença de dor leve a moderada. Os valores correspondentes para o grupo de placebo foram 3 e 18, respectivamente. A diferença entre os grupos foi estatisticamente significante (p < 0,001). De acordo com a observação do enfermeiro, não foi demonstrada nenhuma diferença na resposta relacionada ao sexo da criança. Em uma das crianças tratadas com Lidocaína + Prilocaína (substância ativa), foi relatado caso de erupção cutânea local com menos de 6 horas de duração.
Estudo duplo-cego cruzado com Lidocaína + Prilocaína (substância ativa) e placebo em 31 adultos (18 a 48 anos de idade) foi realizado para avaliar a dor em repetidos procedimentos de coleta de amostragem sanguínea, principalmente na fossa decubital. O número médio de procedimentos de amostragem por pessoa que utilizou Lidocaína + Prilocaína (substância ativa) foi de 5 (2-5 procedimentos) e 3 que utilizou placebo (1-3 procedimentos). A redução média da dor (100 mm em escala analógica visual) de Lidocaína + Prilocaína (substância ativa) comparado com placebo foi de 78%, uma diferença altamente significante (p < 0,001).
Vários procedimentos cirúrgicos com anestesia tópica foram conduzidos com Lidocaína + Prilocaína (substância ativa), como único tratamento de dor. Os resultados apresentados estão na tabela a seguir:
| Indicação | Número de Pacientes | Efeito |
| Remoção de moluscos contagiosos | 8 | Sem dor. |
| Punção venosa em crianças | 10 | Sem dor. |
| Cirurgia epidermal | 24 | Sem dor. |
| Remoção de tatuagem | 5 | Sem dor. |
| Úlcera dolorosa | 14 | Sem dor. |
| Biópsia de pele | 10 | Dor profunda na derme e no tecido subcutâneo. |
Foi estudada, a analgesia tópica repetida com Lidocaína + Prilocaína (substância ativa) Creme antes da limpeza de úlceras venosas de perna. Os pacientes foram aleatoriamente alocados para uma série de 8 tratamentos com Lidocaína + Prilocaína (substância ativa) Creme (n = 22) ou para um grupo controle (n = 21). Uma camada espessa de creme foi aplicada nas úlceras por 30 minutos. Em cada um dos 8 tratamentos, foram avaliadas as reações locais em uma escala de 4 pontos e a dor à limpeza da úlcera de acordo com uma escala analógica visual.
No primeiro e no último tratamento foi coletada uma amostra para cultura bacteriana, determinada a área da úlcera e avaliada a quantidade de tecido morto, em degeneração e de granulação. O tratamento com Lidocaína + Prilocaína (substância ativa) Creme aplicado por 30 minutos diminuiu significativamente a dor à limpeza das úlceras de perna e a frequência da dor após a sua limpeza. O efeito analgésico permaneceu inalterado com tratamentos sucessivos.
O tratamento repetido com Lidocaína + Prilocaína (substância ativa) Creme em úlceras de perna parece estar seguro, como indicado pela ausência de qualquer evento desfavorável sério. Não foram observadas diferenças estatisticamente significantes em reações locais ou efeitos adversos no tecido de granulação, na área de úlcera ou flora bacteriana em pacientes tratados com Lidocaína + Prilocaína (substância ativa) Creme comparados com pacientes de controle.
Características farmcológicas
Propriedades Farmacodinâmicas
Lidocaína + Prilocaína (substância ativa) Creme é uma emulsão óleo/água de lidocaína e prilocaína na proporção de 1:1.
Lidocaína + Prilocaína (substância ativa) Creme na concentração de 5% provoca anestesia dérmica através da liberação de lidocaína e prilocaína do creme nas camadas da derme e epiderme da pele e o acúmulo de lidocaína e prilocaína nas proximidades dos receptores da dor na derme e nas terminações nervosas. A lidocaína e a prilocaína são anestésicos locais do tipo amida. Ambos estabilizam a membrana neuronal através da inibição do fluxo requerido para o início e condução dos impulsos nervosos, produzindo anestesia local.
A qualidade da anestesia depende do tempo de aplicação e da dose.
Lidocaína + Prilocaína (substância ativa) Creme é aplicado na pele íntegra sob uma bandagem oclusiva. O tempo necessário para atingir a anestesia na pele íntegra é de 1 a 2 horas, dependendo do tipo de procedimento.
Em estudos clínicos de Lidocaína + Prilocaína (substância ativa) Creme na pele íntegra, não foi observada diferença na segurança ou eficácia (incluindo o tempo para o início da anestesia) entre pacientes geriátricos (idade entre 65 e 96 anos) e pacientes mais jovens.
A duração da anestesia após a aplicação de Lidocaína + Prilocaína (substância ativa) Creme por 1 a 2 horas é de no mínimo 2 horas após a retirada da bandagem oclusiva.
A profundidade da anestesia cutânea aumenta com o tempo de aplicação. Em 90% dos pacientes a anestesia é suficiente para a inserção de uma agulha de biópsia (4 mm de diâmetro) para uma profundidade de 2 mm após 60 minutos e 3 mm após 120 minutos de aplicação de Lidocaína + Prilocaína (substância ativa) Creme. Lidocaína + Prilocaína (substância ativa) Creme é igualmente efetivo e tem o mesmo tempo para o início da anestesia para todas as pigmentações de pele (clara até escura).
O uso de Lidocaína + Prilocaína (substância ativa) Creme antes de vacina de sarampo-caxumba-rubéola ou de vacina intramuscular de difiteria-coqueluche-tétano-polivírus inativado-Haemophilus influenzae b ou Hepatite B não afeta o título médio de anticorpos, taxa de seroconversão, ou a proporção de pacientes que alcançam título de anticorpos pós-imunização protetor ou positivo, quando comparado com pacientes tratados com placebo.
A absorção pela mucosa genital é mais rápida e o início da ação é menor do que quando comparado à aplicação na pele.
Na maioria dos pacientes, os efeitos anestésicos são atingidos após 30 minutos da aplicação para efetuar a limpeza das úlceras de perna. Uma aplicação de 60 minutos pode intensificar a anestesia. O procedimento de limpeza deve ser iniciado após 10 minutos da remoção do creme. Dados clínicos para períodos maiores de espera não estão disponíveis Lidocaína + Prilocaína (substância ativa) Creme reduz o número de sessões de limpeza requeridas para alcançar uma úlcera limpa comparado com debridamento do creme placebo. Não foram observados efeitos negativos nas cicatrização das úlceras ou na flora bacteriana.
Lidocaína + Prilocaína (substância ativa) Creme produz uma resposta vascular bifásica envolvendo uma vasoconstrição inicial seguida por uma vasodilatação no local de aplicação.
Em pacientes com demartite atópica, efeitos vasculares similares, mas com reações de menor intensidade, foram observados, com o aparecimento de eritema após 30 a 60 minutos, indicando uma absorção mais rápida através da pele.
Propriedades Farmacocinéticas
A absorção sistêmica da lidocaína e da prilocaína depende da dose utilizada, da área e do tempo de aplicação. Fatores adicionais incluem a espessura da pele (que varia em diferentes áreas do corpo), outras condições como doenças de pele e depilação. Para a aplicação em úlceras de perna, as características das úlceras também podem afetar a absorção.
Dados de segurança pré-clínica
A lidocaína e a prilocaína foram extensivamente usadas durante muitos anos e sua situação terapêutica é muito bem conhecida. Estudos pré-clínicos levaram Lidocaína + Prilocaína (substância ativa) Creme a uma mistura de lidocaína HCl e prilocaína HCl que não mostraram qualquer perigo quando estas duas combinações de teste foram combinadas.
A toxicidade observada nos estudos em animais, após doses altas de lidocaína ou prilocaína, individual ou em combinação, consistiu em efeitos nos Sistemas Nervoso Central e Cardiovascular.
Quando a lidocaína e a prilocaína foram combinadas, foram vistos apenas efeitos aditivos, sem indicação de sinergismo ou toxicidade inesperada. Ambos os fármacos mostraram ter uma baixa toxicidade aguda oral, tendo uma boa margem de segurança quando Lidocaína + Prilocaína (substância ativa) Creme é inadvertidamente engolido. Nenhum efeito adverso relacionado à droga foi observado nos estudos de toxicidade de reprodução, usando os compostos separadamente ou em combinação.
Nenhum dos anestésicos locais mostraram potencial de mutagenicidade em testes in vitro ou in vivo. Não foram realizados estudos de carcinogenicidade com lidocaína ou prilocaína separadamente ou em combinação, devido à indicação e duração de uso terapêutico destes fármacos.
Um metabólito da lidocaína, a 2,6-dimetilanilina, e um metabolito da prilocaína, a o-toluidina, mostraram evidência de atividade mutagênica. Esses metabolitos mostraram ter o potencial de carcinogenicidade em estudos toxicológicos pré-clínicos de avaliação à exposição crônica.
As avaliações de risco comparando a exposição humana máxima calculada do uso intermitente de lidocaína e prilocaína, com a exposição usada em estudos pré-clínicos indicam uma larga margem de segurança para uso clínico.
Estudos de tolerância local usando uma mistura 1:1 (p/p) de lidocaína e prilocaína como uma emulsão, creme ou gel indicaram que estas formulações são bem toleradas pela pele íntegra e
danificada, e por membranas mucosas.
Uma notável reação de irritação foi observada depois de uma única administração ocular de uma emulsão de 50 mg/g de lidocaína + prilocaína 1:1 (p/p), em um estudo em animais. Esta é a mesma concentração de anestésicos locais e uma formulação similar a Lidocaína + Prilocaína (substância ativa) Creme. Esta reação ocular pode ter sido influenciada pelo pH alto da formulação da emulsão (aproximadamente 9), mas provavelmente também é em parte um resultado do potencial irritante próprio dos anestésicos locais.
Cuidados de Armazenamento
Medicaína deve ser armazenado em sua embalagem original e conservado em temperatura ambiente (entre 15 e 30ºC).
O prazo de validade é de 24 meses a partir da data de fabricação impressa na embalagem.
Para o tratamento de úlceras de perna, no qual o medicamento é destinado para uso único, o tubo deve ser descartado, com qualquer quantidade restante, após cada vez que o paciente é tratado.
Número de lote e datas de fabricação e validade: vide embalagem.
Não use medicamento com prazo de validade vencido. Guarde-o em sua embalagem original.
Aspectos físicos / Características organolépticas
Medicaína apresenta-se como um creme homogêneo, insento de grumos e partículas estranhas, de cor branca.
Antes de usar, observe o aspecto do medicamento. Caso ele esteja no prazo de validade e você observe alguma mudança no aspecto, consulte o farmacêutico para saber se poderá utilizá-lo.
Todo medicamento deve ser mantido fora do alcance das crianças.
Dizeres Legais
Reg. MS Nº 1.0298.0033
Farm. Resp.:
Dr. José Carlos Módolo – CRF-SP N.º 10.446
Cristália Produtos Químicos Farmacêuticos Ltda.
Rodovia Itapira-Lindóia, km 14 - Itapira-SP
CNPJ N.º 44.734.671/0001-51
Indústria Brasileira
N.º do lote, data de fabricação e prazo de validade:
Vide cartucho / rótulo
SAC (Serviço de Atendimento ao Cliente):
0800 701 19 18
Venda sob prescrição médica.
informações complementares
| Fabricante |
| CRISTÁLIA |
| Princípio ativo |
| Lidocaína + Prilocaína |
| Categoria do medicamento |
| Medicamentos de A-Z |
